Epidemiologija
Epidemiološki su podaci nepotpuni, jer se bolest ne prijavljuje, često se rutinski dijagnosticira bez potvrde mikroskopijom ili kulturom, a sve veća dostupnost antimikotičkih lijekova u slobodnoj prodaji dodatno otežava epidemiološke studije. Prevalencija vulvovaginalne kandidoze (engl. Vulvovaginal candidiasis − VVC) u općoj populaciji procjenjuje se na 5-15%. VVC je nakon bakterijske najčešći oblik vaginalne infekcije i čini trećinu svih vaginitisa.
Najčešći je uzročnik Candida albicans. Candida species čini dio fiziološke flore donjeg dijela spolnog sustava u 20-50% zdravih asimptomatskih žena. To je česta bolest u odraslih i pogađa većinu žena barem jednom tijekom života, najčešće u reproduktivnoj dobi. U populaciji premenopauzalnih žena njih 75% ima barem jednu epizodu VVC-a tijekom života, a 45% ima dvije ili više. VVC nije spolno prenosiva bolest, ipak učestalost bolesti drastično raste u 20-im godinama života kada većina žena započinje spolnu aktivnost. Vrh incidencije nastupa u trećem i četvrtom desetljeću, a opada u žena starijih od 40 godina.
DALJNJA LITERATURA:
Mikrobiologija
Porodica Candida obuhvaća oko 200 vrsta. Najčešći uzročnici VVC-a prikazani su u tablici 1. Candida albicans najčešći je uzročnik vulvovaginalne mikoze, koja uzrokuje 80-92% VVC-a. U posljednje vrijeme uočen je porast učestalosti vaginoza uzrokovanih drugim vrstama roda Candida, osobito C. glabrata. Uzrok tomu mogla bi biti sve veća dostupnost antimikotičkih lijekova u prodaji, terapijski režimi održavanja te jednokratno liječenje antimikoticima.

Rijetki uzročnici gljivičnog vaginitisa jesu C. parapsilosis, C. tropicalis i C. krusei. Sve vrste porodica Candida daju slične vulvovaginalne simptome koje je klinički gotovo nemoguće razlikovati, ali C. glabrata i C. parapsilosis češće uzrokuju blage oblike bolesti. Non-albicans vaginitis češće je otporan na liječenje.
Candida vjerojatno dospijeva u rodnicu migracijom iz rektuma kroz perianalno područje. Kulture probavnog sustava i rodnice često pokazuju identične sojeve, što govori u prilog podrijetlu infekcije iz rektuma. Ipak, VVC često rekurira u žena u odsutnosti istodobno pozitivnih rektalnih kultura. U 20-25% žena vaginalne kulture ponovno postaju pozitivne tijekom 30 dana od klinički učinkovitog antimikotičnog liječenja. U više od dvije trećine slučajeva radi se o identičnim sojevima. Ovaj podatak govori u prilog vaginalnom izvoru infekcije.
Moguće je da mali broj mikroorganizama perzistira u rodnici te se ponovno pojavljuje tjednima ili mjesecima kasnije. Prijenos na zdravu osobu moguć je tijekom spolnog odnosa. Ipak, uloga seksualnog prijenosa u patogenezi infekcije ostaje nepoznata. Spolni partneri inficiranih žena 4 su puta češće kolonizirani.
Sporadične epizode vulvovaginalne kandidoze ne povezuju se s ukupnim brojem spolnih partnera i odnosa, ali se povezuju s orogenitalnim i rjeđe anogenitalnim spolnim odnosom.
Predisponirajući čimbenici
Sporadične epizode VVC-a mogu se pojaviti i bez poznatoga precipitirajućeg čimbenika. Ipak, postoji niz inkriminiranih predisponirajućih čimbenika. To su: povišenje razine glukoze (loše regulirana šećerna bolest), antimikrobno liječenje (u 1/4-1/3 bolesnica), visoke razine estrogena (npr. kontraceptivi s visokom dozom estrogena), trudnoća, korisnice uterinog uloška, receptivni oralni seks, uzimanje kortikosteroida, imunosupresivni lijekovi, AIDS, smanjena rezistencija zbog bolesti, naslijeđeni poremećaji imuniteta, radijacija, abnormalnosti lokalnoga sluzničnog imuniteta i genska predispozicija (tablica 2).

Žene s loše kontroliranom šećernom bolešću sklonije su vulvovaginalnoj kandidozi. Dobro kontrolirana šećerna bolest nije predisponirajući čimbenik. Žene sa šećernom bolešću tipa 2 sklone su obolijevanju od non-albicans vaginoze. Prehrana bogata rafiniranim šećerima u nekih žena može povećati rizik od nastanka bolesti.
Simptomatska vulvovaginalna kandidoza često se pojavljuje nakon vaginalne ili sustavne primjene antibiotika. Učestalost postantibiotičkog VVC-a iznosi 28-33%. Ovi lijekovi inhibiraju fiziološku bakterijsku floru rodnice i tako olakšavaju umnažanje kandide.
Unatoč dokazima koji govore u prilog važnoj ulozi antibiotika u razvoju bolesti, u većine žena koje uzimaju antibiotike ne razvija se simptomatski VVC , a većina žena s akutnim VVC-om nije nedavno uzimala antibiotike. Primjena Lactobacillusa tijekom antibiotičkog liječenja ne sprječava nastanak postantibiotičkog vulvovaginitisa.
Dokazi o ulozi oralnih kontraceptiva u razvoju bolesti proturječni su, ali se njihova primjena i dalje povezuje s povećanim rizikom od razvoja VVC-a. Pojava bolesti povezuje se s primjenom oralnih kontraceptiva s visokim sadržajem estrogena. Žene koje uzimaju oralne kontraceptive s niskim sadržajem estrogena nisu pod povećanim rizikom od obolijevanja.
Nešto veća učestalost kolonizacije kandidom nalazi se u korisnica uterinog uloška, dijafragme i vaginalnih spužava. Učestalost vaginalne kolonizacije i simptomatskog VVC-a veća je tijekom trudnoće, što se objašnjava većom razinom estrogena i glikogena u vaginalnom sekretu tijekom trudnoće. Nasuprot vjerovanju ne postoje dokazi koji dovode u svezu VVC s lošijom higijenom, upotrebom sintetskog rublja i učestalijim koitusom.
Klinička slika
Ni jedan simptom nije specifičan za VVC. Dominantni simptom je svrbež (pruritus). Često se pojavljuje bol pri mokrenju i spolnom odnosu. Vaginalni sekret najčešće je oskudan ili ga bolesnice ne spominju. Karakterističan sekret je bijel, gust, grudast i sirast (engl. Cottage Cheese-Like). Rjeđe može biti proziran i vodenast ili oskudan. Nije neugodna mirisa. Neugodan miris sekreta upućuje na bakterijsku, trihomonasnu ili miješanu infekciju.
Od ostalih simptoma često su prisutni nelagoda, iritacija, žarenje vulve, crvenilo, disurija i dispareunija. Disurija se tipično opisuje kao vanjska, vulvarna, a ne uretralna. Karakteristična je egzacerbacija simptoma tjedan dana prije menstruacije. Fizikalnim se pregledom mogu vidjeti edem i eritem vulve te eritem sluznice rodnice s bjelkastim plakovima prilijepljenim na stijenku rodnice i cerviks (tablica 3). Bolesnice s VVC-om koji uzrokuje C. glabrata najčešće imaju blagi sekret te samo eritem u fizikalnom nalazu.
VVC se najčešće ne shvaća ozbiljno, no riječ je o čestoj bolesti koja smanjuje kakvoću života žene. Liječnici najčešće ne shvaćaju kako se osjeća bolesnica koja stalno ima osjećaj da joj je donje rublje vlažno, s obilnim sekretom, muči je svrbež vulve i/ili rodnice, ima bolne spolne odnose i bolno mokrenje.
 Klasifikacija
Klasifikacija
Razlikuju se nekomplicirani i komplicirani VVC (tablica 4). Nekomplicirani VVC manifestira se sporadičnim epizodama blage do srednje teške bolesti uzrokovane Candidom albicans, u zdravih žena koje nisu trudne.

Komplicirana infekcija podrazumijeva jedan od sljedećih kriterija:
-
trudnoća,
-
loše kontrolirana šećerna bolest,
-
imunosupresija,
-
teški simptomi i znakovi,
-
non-albicans vrste uzročnika, osobito C. glabrata i
-
rekurentni VVC.
Rekurentna vulvovaginalna kandidoza (RVVC) definira se kao četiri ili više epizoda bolesti na godinu. Pojavljuje se u 5-8% zdravih žena.
Vaginal yeast infection - What is it and how is it treated?
Dijagnostika
Bolest se najčešće dijagnosticira samo temeljem anamneze i fizikalnog pregleda pa se procjenjuje da čak 50% tih žena ima pogrešnu dijagnozu. Dijagnoza VVC-a zahtijeva podudarnost anamneze, pregleda i mikroskopskog nalaza.
Najspecifičniji je simptom genitalne kandidoze svrbež bez sekreta, ali taj kriterij točno predviđa dijagnozu u svega 38% bolesnica. Karakterističan je nalaz normalna pH-vrijednost rodnice koja iznosi 4,0-4,5. Nalaz pH-vrijednosti iznad 5,0 upućuje na bakterijsku vaginozu, trihomonijazu ili miješanu infekciju. Broj leukocita nije povišen, a ako jest, govori u prilog miješanoj infekciji.
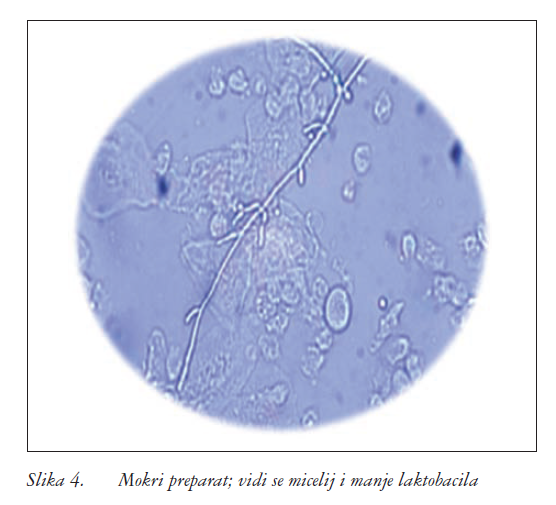
Mokri preparat (slika 4) mora se rutinski izvoditi, ne samo radi dokazivanja prisutnosti gljiva nego i radi isključivanja drugih potencijalnih uzročnika bolesti (Trichomonas vaginalis). Kultura se rutinski ne radi ženama s pozitivnom mikroskopijom, ali ju je potrebno napraviti bolesnicama s karakterističnim simptomima, normalnom pH-vrijednosti rodnice i negativnom mikroskopijom. Kulturu je obvezatno napraviti i bolesnicama s perzistirajućim ili rekurirajućim simptomima, jer mnoge od njih imaju non-albicans infekciju otpornu na liječenje ili neku drugu bolest u podlozi. Ne preporučuje se kao početni dijagnostički test za sve simptomatske bolesnice, jer takav dijagnostički pristup povećava troškove i produljuje vrijeme do konačne dijagnoze.
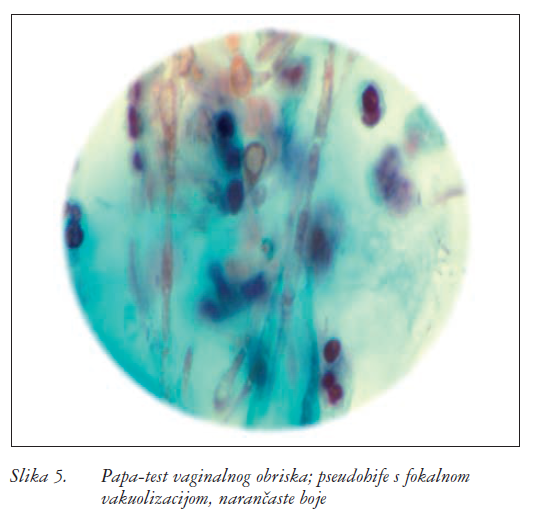
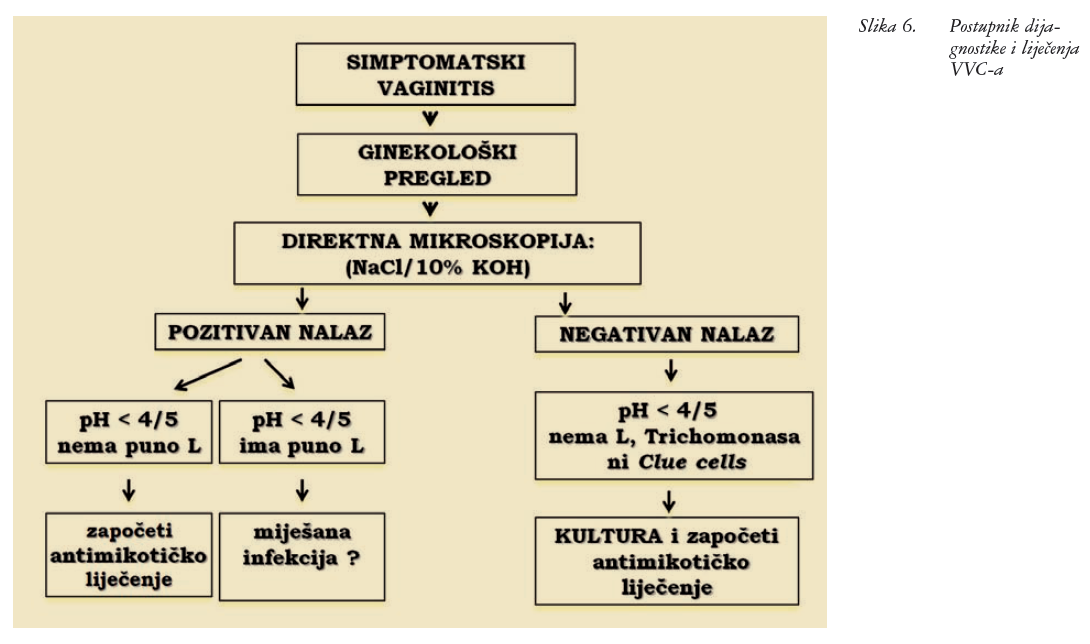
Papa-test nije pouzdana dijagnostička metoda, jer je pozitivan u svega 25% žena s potvrđenim VVC-om (slika 5). Testovi amplifikacije nukleinske kiseline dostupni su, ali nemaju prednosti u odnosu prema kulturi. U tablici 5. prikazana je dijagnostika, a na slici 6. postupnik dijagnostike vulvovaginalne mikoze.
Diferencijalna dijagnoza
Diferencijalnodijagnostički u prvom redu treba isključiti trihomonijazu i bakterijsku vaginozu. U tipičnim slučajevima ovi klinički entiteti lako se razlikuju temeljem pH-vrijednosti rodnice, broja polimorfonukleara i izgleda mokrog preparata (tablica 6). U slučaju normalne pH-vrijednosti, broja polimorfonukleara i negativne kulture potrebno je isključiti: spolno prenosive bolesti, osobito neprepoznati genitalni herpes, alergijski vulvovaginitis, idiopatski fokalni vulvovestibulitis i fiziološku leukoreju. Ostale mogućnosti uključuju: atrofični vaginitis ili hipoestrogenizam, lichen sclerosus atrophicus, infekciju mokraćnog sustava i psorijazu.
Citolitični ili laktobacilni vaginitis je rijedak, no najčešće se ne prepozna pa se i pogrešno liječi. Karakterizira ga bijeli vaginalni sekret sniženog aciditeta (pH 3,5-4,5), pri bojenju po Gramu s obiljem laktobacila, malo leukocita i znakovima citolize te pruritus, dispareunija i disurija s intenzivnijim smetnjama tijekom lutealne faze menstrualnog ciklusa. Liječi se ispiranjem rodnice alkaliziranom otopinom (žličica sode bikarbone na 600 mL fiziološke otopine), jednom na dan, tijekom 7-14 dana.
Liječenje
Antimikotičko liječenje određuje se prema osnovnoj podjeli mikotičnog vaginitisa na nekomplicirani i komplicirani oblik bolesti te napose najteži oblik kompliciranog VVC-a - rekurentne VVC (RVVC). Oko 90% bolesnica ima nekomplicirani, a 10% komplicirani oblik. Asimptomatska kolonizacija nije indikacija za liječenje. Spolne partnere nije potrebno liječiti ako nemaju kliničku sliku kandidoze, dok je u rekurirajućeg oblika kontroverzno.
Na tržištu postoji priličan broj učinkovitih lijekova za lokalnu i sustavnu primjenu. Nema razlike u učinkovitosti između oralnih i lokalnih pa se pri izboru lijeka u obzir uzimaju cijena, moguće nuspojave i sklonosti bolesnica. Većina žena preferira peroralno liječenje. Ukupne stope izlječenja premašuju 80%. Nuspojave su rijetke i blage. Najčešće nuspojave lokalnog liječenja jesu: lokalna iritacija i pečenje, a peroralnog: probavne smetnje, glavobolja, osip i prolazno povišenje jetrenih enzima.
Flukonazol (ZenaflukR, Pliva) kapsula od 150 mg primjenjuje se jednokratno za jednostavni oblik. Takvo je liječenje jeftinije od lokalnog liječenja, jednako učinkovito kao lokalno, žene preferiraju liječenje per os, jer im je ugodnije.
Flukonazol je jedini oralni lijek za VVC koji preporučuju Središta za kontrolu i prevenciju bolesti (engl. Centers for Disease Control and Prevention − CDC) Sjedinjenih Američkih Država (SAD) i Svjetska zdravstvena organizacija (engl. World Health Organization − WHO). Može se uzimati bilo kada, s jelom ili bez njega. U terapijskoj koncentraciji rodničkog sekreta nalazi se 72 sata (tablica 7).
Liječenje nekompliciranog oblika
Optimalno liječenje nekompliciranih infekcija provodi se jednokratnom primjenom oralnog flukonazola u dozi od 150 mg. Ovaj oblik liječenja jednako je učinkovit, a jeftiniji je od lokalnoga. Flukonazol je jedini oralni lijek za kandidozu odobren od WHO-a. Ostale mogućnosti liječenja uključuju lokalne lijekove: nistatin vaginalne tablete 6 dana, klotrimazol vaginalne tablete 1 ili 3 dana i mast za vanjsku uporabu, mikonazol vaginalne tablete tijekom 7 dana i mast za vanjsku uporabu te ekonazol vaginalne tablete tijekom 3 dana. Za peroralnu primjenu dostupan je i itrakonazol.
Liječenje se provodi jedan dan, ujutro i navečer po 200 mg ili tijekom 4 dana 100 mg na dan. Itrakonazol stupa u interakcije s brojnim lijekovima te je prije početka liječenja potrebno provjeriti uzima li bolesnica neke od tih lijekova.
Liječenje kompliciranog oblika
Teški vulvovaginitis s jako izraženim simptomima loše reagira na kratkotrajno oralno ili lokalno liječenje. U slučaju izbora lokalnih preparata potrebno je produljiti liječenje na 7-14 dana. S obzirom na to da je peroralno uzimanje lijeka većini bolesnica ugodnije i prihvatljivije, preporučuje se oralni flukonazol; dvije doze po 150 mg u razmaku od 72 sata. Za tešku vulvarnu upalu neki autori preporučuju dodatnu lokalnu primjenu niskopotentnih kortikosteroida tijekom 48 sati.
Liječenje kompliciranog oblika u trudnoći
VVC ne utječe na ishod trudnoće. U trudnoći se provodi lokalno liječenje imidazolskim lijekovima (mikonazol, klotrimazol), 7 dana, a u slučaju liječenja nistatinom 7-14 dana. Odgovor na liječenje je nešto sporiji, a češća je i rekurencija.
Oralni azoli u trudnoći su kontraindicirani.
Liječenje kompliciranog – rekurentnog oblika
Liječenje rekurentne infekcije sastoji se od medikamentnog liječenja te uklanjanja ili smanjivanja predisponirajućih čimbenika, kad god je to moguće. Medikamentno liječenje uključuje početno liječenje i liječenje održavanja. Početno liječenje sastoji se od 3 doze oralnog flukonazola: po 150 mg svaka 72 sata (1., 4. i 7. dana). Liječenje održavanja provodi se flukonazolom sljedećih 6 mjeseci, po 150 mg jednom na tjedan.
Šestomjesečno liječenje održavanja može se provoditi i: vaginalnim tabletama klotrimazola − 500 mg jednom na tjedan, oralnim ketokonazolom − 100 mg jednom na dan te oralnim itrakonazolom − 400
mg jednom na mjesec ili 100 mg jednom na dan. Ako se terapija održavanja prekine, 50% bolesnica ući će u relaps tijekom 3 mjeseca. U slučaju relapsa potrebno je ponoviti početnu terapiju i terapiju održavanja, ovaj put u trajanju od godine dana. Relaps koji se pojavljuje nakon prestanka liječenja flukonazolom uvijek je uzrokovan istim sojem kandide kao i primoinfekcija, a mikroorganizam ostaje osjetljiv na flukonazol.
Malen broj bolesnica nastavlja ulaziti u relaps nakon prestanka liječenja. U tom slučaju liječenje flukonazolom treba nastaviti u dozi održavanja još mjesecima pa i godinama. Profilaktička primjena laktobacila nema dokazane učinkovitosti. Ako je riječ o rekurentnoj infekciji koju uzrokuje C. glabrata, potrebno je ispitati osjetljivost soja, jer je oko 50% sojeva rezistentno na azole. U slučaju rezistencije potrebna je terapija održavanja bornom kiselinom.
DALJNJA LITERATURA:
Prevencija
Ne postoje jedinstvene mjere koje pružaju zaštitu protiv svih patogenetskih mehanizama. Ako postoje predisponirajući čimbenici, njihovo uklanjanje ili reduciranje može spriječiti egzacerbaciju bolesti. Dijabetičari s lošom kontrolom bolesti mogu smanjiti rizik od obolijevanja pravilnom kontrolom hiperglikemije. Korisnicama kombinirane hormonske kontracepcije treba zamijeniti propisani kontraceptiv drugim koji ima nižu dozu estrogena. Nekim ženama od pomoći mogu biti promjene prehrambenih navika: izbjegavanje alkohola i hrane bogate rafiniranim šećerom.
Receptivni orogenitalni seks povezuje se s većom učestalošću bolesti te u nekih žena suzdržavanje od takvog odnosa može smanjiti rizik od obolijevanja. Liječenje muških partnera ne utječe na razvoj bolesti. Primjena laktobacila, vaginalno ili oralno, ne pruža zaštitu od postantibiotičkog VVC-a. Jednokratna primjena oralnog flukonazola (ZenaflukR, Pliva) (150 mg) na početku i na kraju antibiotičkog liječenja može spriječiti postantibiotički vulvovaginitis, ali zbog povećanja troškova liječenja ovakvo profilaktičko liječenje primjenjuje se samo u probranim slučajevima. Pretrage u cilju probira nisu potrebne asimptomatskim ženama.
Prof. dr. sc. Deni Karelović, dr. med.:: KBC Split :: Klinika za ženske bolesti i porode, Medicinskog fakulteta Sveučilišta u Splitu :: 21000 Split, Spinčićeva 1 :: e-mail: deni@kbsplit.hr
izvorni članak
|
MEDICUS
|
| |
Literatura:
1. ODDS FC. Candida and Candidosis: A Review and Bibliography. London,
Philadelphia, Toronto, Sydney, Tokyo: Bailliere Tindall; 1988.
2. GOLDACRE MJ, WATT B, LOUDON N, MILNE LJ, LOUDON JD, VESSEY MP.
Vaginal microbial flora in normal young women. Br Med J 1979;2:1:1450-5.
3. FOXMAN B. The epidemiology of vulvovaginal candidiasis: risk factors. Am J Public Health 1990;80:329-31.
4. BERG AO, HEIDRICH FE, FIHN SD i sur. Establishing the cause of
genitourinary symptoms in women in a family practice. Comparison of
clinical examination and comprehensive microbiology. JAMA
1984;3251:620-5.
5. SOBEL JD. Epidemiology and pathogenesis of recurrent vulvovaginal candidiasis.
|
:: važne pravne informacije ::
HDGO portal pruža stručne informacije o brojnim temama i
događanjima u ginekologiji, opstetriciji i humanoj reprodukciji. Svrha
navedenih informacija nije davanje medicinskih savjeta ili uputa o
uporabi pojedinih proizvoda niti promocija pojedinih proizvoda kao
takvih. Niti jedan posjetitelj web portala ne smije koristiti
informacije sadržane na ovom portalu za dijagnosticiranje ili liječenje
zdravstvenog problema ili bolesti bez savjetovanja sa stručnim
medicinskim osobljem jer su informacije objavljene na portalu predviđene
kao dodatak, a ne kao zamjena za stručnost, vještinu, znanje, iskustvo
i procjenu specijaliste za ginekologiju i opstetriciju koji se brine o
bolesnici, odnosno trudnici.
HDGO je poduzeo i ubuduće će poduzimati odgovarajuće napore
kako bi informacije sadržane na ovom web portalu bile točne i precizne,
ali istovremeno ne daje nikakva jamstva glede njihove potpunosti.
Shodno tome, takve informacije ne mogu služiti kao predložak za sudsko
medicinska vještačenja. Takve informacije HDGO priopćuje svojim
članovima na redovitim okupljanjima i putem stručnih smjernica odobrenih
od strane nadležnih tijela.
Stručne smjernice HDGO donose se prema strogim stručnim pravilima i
specifičnim uvjetima ginekološke i opstetričke struke u RH, te se nakon
odobrenja od strane nadležnih tijela objavljuju s posebnom napomenom.