Infekcija humanim papilomavirusom (HPV)..
danas se smatra najčešćom spolno prenosivom bolešću. Infekcije HPV-om povezane su s različitim promjenama, od benignih veruka, akuminiranih kondiloma pa sve do malignih karcinoma cerviksa, vulve, vagine, penisa i anusa. Klinička manifestacija HPV-infekcije ovisi o genotipu virusa, imunosnom statusu bolesnika te o kokarcinogenezi. Infekcija HPV-om u muškaraca često je asimptomatska, što je velik dijagnostički problem. Osim toga kod muškaraca postoji i problem u odabiru odgovarajuće tehnike uzimanja tkiva za HPV-analizu, kao i odabiru odgovarajuće tehnike za detekciju HPV-a.
U Hrvatskoj je unatrag nekoliko godina uveden dijagnostičko-terapijski postupnik za premaligne bolesti vrata maternice koji se uspješno primjenjuje, stoga želimo upozoriti na potrebu postupnika za muške partnere.
Genotipovi HPV-a ..
Postoji više od 200 genotipova HPV-a, a njih 50-ak inficira spolno
mokraćni sustav. Prema tkivu koje inficiraju humani papilomavirusi
dijele se u tri grupe: kutani, mukokutani i mukozni. Mukozni
HPV-genotipovi inficiraju anogenitalni i aerodigestivni trakt, dok
kutani genotipovi većinom inficiraju kožni epitel te se vrlo rijetko
mogu naći na anogenitalnim mjestima ili unutar oralne sluznice.
Kožni
genotipovi HPV-a pokazuju sklonost poglavito prema mnogoslojnom
pločastom epitelu s oroženim površinskim slo jevima. Najvažniji
genotipovi iz te skupine su: 4, 7, 10, 26-29, 37, 38, 41, 48 i 49.
Sluznički genotipovi HPV-a pokazuju sklonost poglavito prema neoroženom
mnogloslojnom pločastom epitelu. Najvažniji genotipovi iz te skupine su:
6, 11, 13, 16, 18, 30-35, 39, 40, 42-45 i 51-69.
Prema promjenama koje uzrokuju, odnosno prema sposobnosti (potencijalu)
izazivanja zloćudne preobrazbe virusi se dijele u dvije grupe:
niskorizični genotipovi (6, 11, 40, 42, 43, 44, 54, 61, 70, 72, 81,
CP6108 i
visokorizični genotipovi (16, 18, 31, 33, 35, 39, 45, 51, 56,
58, 59, 68, 73, 82).
Genotipovi virusa 6, 11, 42 najčešće su nađeni u kondilomima i
cervikalnoj intraepitelnoj neoplaziji I (CIN). Smatra se da je
sposobnost izazivanja zloćudne preobrazbe ovih genotipova virusa niska,
dok se HPV visokoga zloćudnog potencijala najčešće nalaze u invazivnom
karcinomu pločastih stanica vrata maternice.
DALJNJA LITERATURA:
Epidemiologija
Razne epidemiološke studije naglašavaju važnu ulogu muškog partnera u prenošenju HPV-a. HPV je teško pratiti i dijagnosticirati jer nema kultivacije virusa.
Prema epidemiološkim procjenama, prevalencija HPV-infekcija u svijetu je 9–13% (630 milijuna zaraženih). Prevalencija klinički premalignih oblika HPV-genitalnih infekcija (intraepitelnih neoplazma) jest između 28 i 40 milijuna.
Karcinom cerviksa drugi je po učestalosti karcinom kao uzrok smrti kod žena u svijetu, a deseti po učestalosti smrti od karcinoma u Europi. Čak i u razvijenim zemljama, u kojima se Papa-test redovito primjenjuje u svrhu ranog probira, žene još uvijek umiru od ove bolesti.
Poput većine ostalih zemalja ni Hrvatska nema obavezno prijavljivanje HPV-infekcija. Postoje brojne nesuglasice oko prijavljivanja HPV-infekcija jer još uvijek, kako kod nas tako i u svijetu, nije definirano što se točno prijavljuje, da li samo klinička infekcija ili se prijavljivati trebaju i supkliničke i latentne infekcije!
Prema podatcima Hrvatskog zavoda za javno zdravstvo, karcinom vrata maternice u Hrvatskoj nalazi se na trećem mjestu po učestalosti. Domaće statistike upozoravaju da godišnje od raka vrata maternice oboli 14,8 na 100.000 žena, prosječne dobi 45–47 godina.
Rizik od zaraze HPV-om spolnim putem je oko 80%.
Smatra se da je rizik od infekcije 50% već nakon jednoga nezaštićenog spolnog kontakta sa zaraženim partnerom. Stupanjem u spolne odnose 44–69% osoba dolazi u dodir s HPV-om. Smatra se da se u 91% razvije prolazna, klinički nesignifikantna zaraza HPV-om, što znači da će ih većina u određenom vremenu postati HPV-negativna. Imunosni sustav ima vodeću ulogu u određivanju tijeka HPV-infekcije, tako da je u većini slučajeva sposoban eliminirati infekciju, kako dugotrajna perzistencija virusa ne bi dovela do nastanka karcinoma.
U oko 10% osoba razvit će se perzistentna infekcija HPV-om te će ostati inficirane sljedećih 5 godina. No, na sreću, samo se u malenog postotka inficiranih HPV-om razvije visoki stupanj prekanceroza i/ili karcinom. Smatra se da postoji mala mogućnost nastanka karcinoma iz tranzitornih infekcija HPV-om jer postoji velik period latencije, koji ponekad iznosi čak i desetak godina.
Vrijeme od kontakta s virusom..
do pojave prvih kliničkih promjena je između 3 tjedna do 8 mjeseci, no opisani su slučajevi pojave klinički vidljive bolesti i nakon 10-ak godina. Do sada ne postoje podatci o inkubaciji za supkliničke i latentne infekcije. Nakon liječenja kliničke genitalne HPV-infekcije, u 45% bolesnika nađe se latentna infekcija, dok 67% bolesnika ima kliničke recidive. Teško je procijeniti supkliničku i latentnu HPV-infekciju jer reaktivacija ili regresija mogu biti prikrivene reinfekcijom preko istog ili novoga seksualnog partnera.
Prema rezultatima nekoliko sporadičnih studija, kod nas je u 60% spolno aktivnih žena dijagnosticiran HPV u obrisku vrata maternice, a znakovi bolesti nađeni su kod 40–60% muških partnera žena s dokazanom HPV-genitalnom infekcijom. U svjetskoj literaturi taj se postotak kreće od 40 do 89%.
Klinička slika..
HPV-genitalnih infekcija Infekcije HPV-om mogu se podijeliti u tri skupine: klinička, supklinička i latentna infekcija. Infekcije HPV-om mogu biti klinički vidljive, ili pak mogu biti takve da se ne vide na liječničkom pregledu (supklinička infekcija), no vidljive su nakon premazivanja 3–5%-tnom octenom kiselinom uz primjenu kolposkopske tehnike. Latentna infekcija karakterizirana je prisutnošću HPV DNA u tkivu, dok je virus odsutan u kolposkopskim i histološkim nalazima, a otkriva se HPV DNA genotipizacijskim metodama.
Najčešći oblici bolesti..
jesu izrasline na koži ili na sluznicama, koje se obično označavaju kao spolne bradavice ili kondilomi; takvi kondilomi mogu biti šiljasti, ravni, papularni te u obliku keratotičkih genitalnih bradavica. Ponekad su kondilomi osobito veliki te se u takvim slučajevima govori o gigantskim kondilomima. Ostali pojavni oblici bolesti jesu: epidermodysplasia verruciformis, bovenoidna papuloza, erythroplasia Queyrat, morbus Bowen, posebna oštećenja vrata maternice (CIN – cervikalna intraepitelna neoplazija), vagine (VAIN – vaginalna intraepitelna neoplazija), vulve (VIN – vulvarna intraepitelna neoplazija), perinealnog (PAIN – perinealna intraepitelna neoplazija) i perianalnog i analnog područja (AIN – analna intraepitelna neoplazija), penisa (PIN – penilna intraepitelna neoplazija) te maligni tumori (karcinomi spolovila).
Dijagnoza HPV-genitalnih infekcija
Klinički pregled osnova je za postavljanje dijagnoze vidljivih HPV-lezija vanjskog spolovila. Pregledati treba cijelu anogenitalnu regiju uz pomoć jakog svjetla i povećala. Supklinički oblik bolesti može se vidjeti tek nakon premazivanja tkiva 3–5%-tnom octenom kiselinom i primjenom kolposkopa. Tehniku kolposkopiranja prvi je opisao Hinselmann u dvadesetim godinama prošlog stoljeća. Levine i suradnici prvi su 1984. godine upotrijebili povećanje kako bi pregledali spolovilo muškaraca kojih su partnerice imale kondilome.
Uporaba kolposkopa..
omogućila je bolje poznavanje, opisivanje i liječenje lezija povezanih s HPV-om, osobito onih supkliničkih. Postoje brojni nazivi za kolposkopsko gledanje penisa: androskopija, endoskopija penisa, peoskopija, peneoskopija, balanoskopija, kolposkopija penisa, penisskopija, penoskopija, genitoskopija te peniskopija. Mi smo prihvatili termin peniskopija. Pregled vanjskog spolovila muškarca peniskopom prepoznat je kao pouzdana metoda za identifikaciju supkliničkih HPV-infekcija.
Supkliničke lezije..
vidljive peniskopom, mogu se klasificirati kao: ravne, papularne, PIN-promjene (u acidobijelom epitelu punktacije: crvene točkice u bijelom epitelu), klasični kondilom i nespecifične lezije.
Nespecifični i/ili lažno pozitivni peniskopski nalazi ..
najčešće se nalaze kod mikrotrauma, upalnih procesa, najčešće gljivične infekcije (kandidijaza ili trihomonijaza), zatim folikulitisa, kontaktnog alergij skog ili iritativnog dermatitisa te nekih bolesti poput vulgarne psorijaze i lichena planusa.
Promjene koje peniskopski odgovaraju supkliničkim HPV-infekcijama nađene su u 17–97,9% slučajeva. Histološki, za HPV-infekcije karakteristične su stanice koilociti. Koilociti su morfološki promijenjene stanice koje su inficirane HPV-om. Osim svjetlosnim mikroskopom prisutnost HPV-a može se dokazati elektronskim mikroskopom i imunohistokemijskim metodama. Međutim, sve ove metode imaju relativno nisku osjetljivost i specifičnost, a osim toga ne omogućavaju genotipizaciju HPV-a. HPV se razmnožavaju u terminalno diferenciranim epitelnim stanicama i zato se ne mogu uzgajati u staničnoj kulturi.
Danas se za dijagnostiku zaraze HPV-om isključivo upotrebljavaju metode molekularne dijagnostike. Molekularne metode za detekciju DNA bazirane su na hibridizaciji nuk- say). Tekućinska hibridizacija je metoda na kojoj se temelji Digene Hybrid Capture test.
You Should Know - HPV
Stupanj otkrivanja HPV-a u muškaraca znatno je niži nego u žena. Najveći problem u dijagnostici HPV-infekcije u muškaraca koji nemaju klinički vidljivih promjena predstavlja način uzimanja materijala. Citološke analize HPV--promjena kako na koži i sluznici spolovila tako i u uretri asimptomatskih muškaraca ne zadovoljavaju jer je teško dobiti odgovarajući uzorak. Citološke analize kože i sluznice penisa i kože skrotuma vrlo su često nespecifične i mogu dati velik broj lažno pozitivnih rezultata. To nastaje zbog toga što su uzorci uzeti s keratiniziranoga skvamoznog epitela obično oskudni i sadržavaju anuklearne stanice koje se teško interpretiraju. HPV se može izolirati i u urinu, te spermi, no smatra se da je to posljedica ljuštenja HPV-stanica iz uretre.
Do sada se pokušavalo na razne načine dobiti odgovarajući uzorak za analizu (uzimanje obriska četkicom, drvenom ili plastičnom špatulom, štapićem, štapićem omotanim vaticom namočenom u fiziološkoj otopini, struganje rubom predmetnog stakalca ili skalpelom). Također se pokušalo i sekundarnom skarifikacijom, na način da spolovilo obrišemo tkaninom natopljenom u fiziološku otopinu, uklonimo gornji orožnjeli sloj. Na taj način površinske se stanice mogu lakše ostrugati drvenom špatulom natopljenom u fiziološku otopinu, a uzeti materijal je celularniji.
Smatramo da bi uzimanje obriska kohlejom bilo najprikladniji način uzimanja uzorka jer na taj način dobivamo dovoljno tkiva koji nije uzeto samo s površinskih dijelova kože i sluznice, nego zadire i u dublje dijelove te na taj način omogućuje uspješnu interpretaciju nalaza. Također je važno da se materijal uzima s više predilekcijskih mjesta na penisu, zbog multifokalne naravi HPV-infekcije, jer u suprotnome bi nalaz HPV-detekcije mogao biti lažno negativan.
Liječenje genitalnih HPV-infekcija
Infekcije izazvane HPV-om mogu se liječiti podofilinom,
podofilotoksinom, krioterapijom, lokalnom primjenom 5--fluorouracila,
triklor octenom kiselinom, imikvimodom, in tralezijski ili peroralno
primijenjenim interferonom, intralezijski primijenjenim bleomicinom,
ekskohleacijom, elektro koagulacijom, klasičnom i laserskom kirurškom
terapijom.
Preinvazivne, intraepitelne promjene vrata maternice obično su
asimptomatske te se uglavnom otkrivaju rutinskim uzimanjem obriska
vagine, cerviksa i endocerviksa (VCE) za citološku analizu – PAPA-test,
kolposkopijom.
Medikamentno liječenje CIN-a uzrokovanog HPV-om za sada nije dalo
očekivane rezultate te su nam uglavnom na raspolaganju kirurške metode
liječenja, bilo da se radi o lokalnodestruktivnim ili ekscizijskim
tehnikama (konizacija nožem, LETZ konizacija – ekscizija zone preobrazbe
petljom (nis kovoltažnom dijatermijskom petljom) (engl. loop excision
of the transformation zone), krioterapija, elektrokauterizacija,
CO2-laserska vaporizacija, CO2-laserska konusna biopsija).
Postoje dvije vrste vakcine: profilaktička i terapijska. U lipnju 2007. godine Američka udruga za hranu i lijekove (FDA) odobrila
je HPV-vakcinu za kliničku upotrebu. Vakcina je kvadrivalentna, što
znači da se sastoji od HPV-6, 11, 16, 18. Nova vakcina je odobrena za
djevojke između 9–26 godina koje nisu zaražene HPV-om. Smatra se da bi
za takvu profilaktičku vakcinu ciljna populacija trebale biti djevojke
koje još nisu stupile u spolne odnose te bi na taj način bile zaštićene.
Učinak vakcine na mušku populaciju još je upitan, te se smatra da dokle
god ne budemo imali detaljnija istraživanja, muškarce ne bi trebalo
cijepiti.
Osim tzv. profilaktičkih cjepiva, istražuju se i terapijska cjepiva
koja bi se davala osobama koje su već zaražene HPV-om, a služila bi za
prevenciju stvaranja karcinoma.
Dijagnostičko-terapijski postupnik za genitalne HPV-infekcije
S obzirom na potrebu praćenja muških partnera žena s HPV-infekcijom
izradili smo dijagnostičko-terapijski postupnik za muškarce bez klinički
vidljivih promjena (asimptomatski muškarci) kojih partnerice imaju
dokazanu HPV--genitalnu infekciju (dijagram 1) i muškarce s klinički
vidljivim promjenama (muškarci s kondilomima) (dijagram 2).
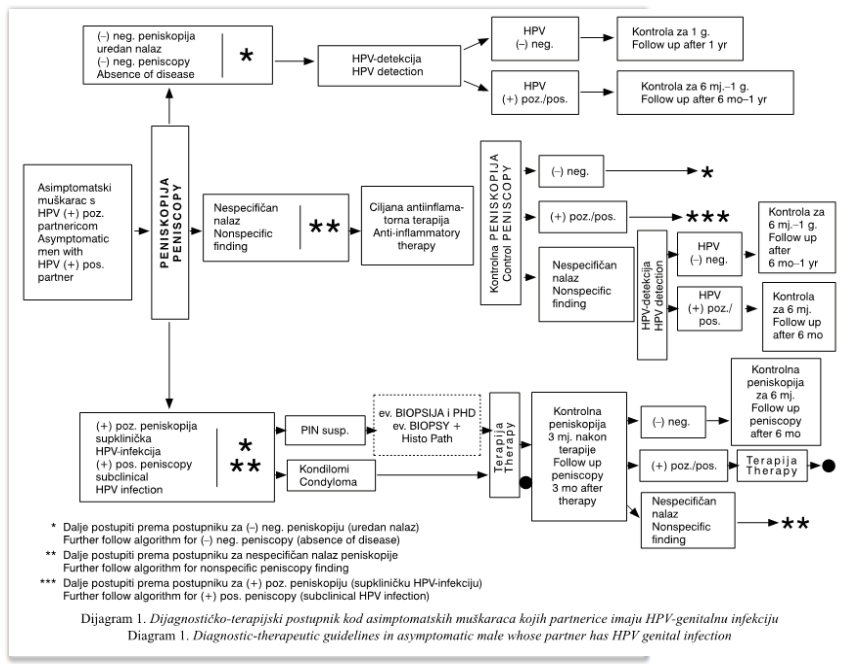
Asimptomatskog muškarca ..
čija partnerica ima dokazanu HPV-infekciju potrebno je uputiti na
peniskopiju. Nalaz peniskopije može biti: negativan, odnosno uredan,
pozitivan, odnosno onaj koji pokazuje supkliničku HPV-infekciju te nalaz
može biti i nespecifičan. Nespecifičan nalaz najčešće je rezultat
upalnih promjena na penisu, bilo bakterijskih, gljivičnih ili
iritativnih. Obično se pri aplikaciji octene kiseline na kožu i sluznicu
spolovila bolesnici žale na osjećaj peckanja koji je prisutan za sve
vrijeme dok octena kiselina djeluje (dijagram 1).
Asimptomatskim muškarcima s negativnim peniskopskim nalazom..
kojih partnerice imaju HPV-infekciju, potrebno je s predilekcijskih
mjesta na penisu uzeti ekskohleat stanica i uputiti na HPV-detekciju.
Ako je HPV-detekcija pozitivna, kliničku i peniskopsku kontrolu potrebno
je učiniti nakon 6 mjeseci do godinu dana, a ako je HPV-negativan,
kontrola je za 1 godinu (dijagram 1).
U asimptomatskog muškaraca koji ima nespecifičan peniskopski nalaz ..
potrebno je provesti ciljanu antiinflamatornu terapiju. Po mogućnosti
učiniti obrisak kože i sluznice penisa za mikološku i bakteriološku
analizu te ciljano dati odgovarajuću terapiju ili dati neki od lokalnih
preparata koji pokrivaju antibakterijski, antimikotski i
antiinflamatorni spektar.
Minimalno dva tjedna nakon provedene ciljane
antiinflamatorne terapije preporučuje se ponoviti peniskopiju. Ako je
ona negativna, dalje slijediti postupnik kao prema negativnom (urednom)
peniskopskom nalazu. Ako je nalaz pozitivan, slijediti postupnik kao
prema pozitivnom peniskopskom nalazu. Međutim, ako je nalaz ponovno
nespecifičan, potrebno je učiniti HPV-detekciju. Ako je nalaz HPV-a
negativan, kliničku i peniskopsku kontrolu ponoviti za 6 mjeseci do
godine dana. Kad je HPV-pozitivan, kontrolu učiniti nakon 6 mjeseci
(dijagram 1).
Ako je peniskopski nalaz pozitivan ..
govori za prisutnost supkliničke HPV-infekcije u asimptomatskog
muškarca. Takav nalaz može biti u obliku solitarnih ili multiplih
makularnih i/ili papularnih kondiloma te ponekad i promjene koje su
suspektne za PIN. U slučaju suspektnih PIN-promjena u obzir dolazi
eventualno učiniti biopsiju i patohistološku analizu. Ako je, dakle,
peniskopija pozitivna, bez obzira na nalaz potrebno je provesti
odgovarajuću terapiju. U slučaju solitarnih promjena, primjenjuju se
destruktivne metode poput ekskohleacije, krioterapije,
elektrokauterizacije, no u slučaju multiplih promjena liječenje se
provodi citostatskim, antimitotskim i imunomodulatorskim lokalnim
pripravcima (podofilin, podofilotoksin, imikvimod, 5-fluorouracil).
Tri
mjeseca nakon provedene terapije, učini se kontrolna peniskopija. Ako je
ona nakon provedene terapije negativna, ponovna kontrola je potrebna
nakon 6 mjeseci. Ako je nalaz nakon provedene terapije nespecifičan,
potrebno je dalje slijediti postupnik za nespecifičan nalaz peniskopije.
No, ako je i nakon provedene terapije nalaz peniskopije pozitivan, što
se događa nakon multifokalnih promjena na penisu, potrebno je ponoviti
terapiju te slijediti dalje postupnik kao onaj za pozitivni nalaz
peniskopije nakon provedene terapije (dijagram 1).
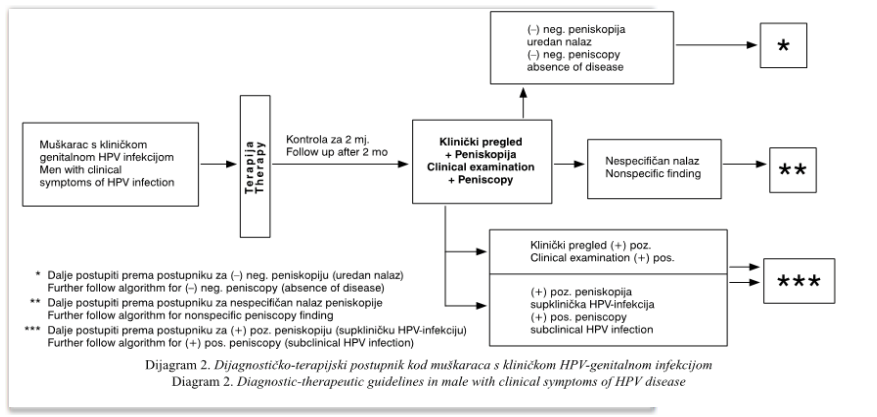
Za razliku od asimptomatskih muškaraca, kod muškaraca s kondilomima ..
potrebno je odmah provesti liječenje vidljivih kliničkih promjena
(dijagram 2). Metodu liječenja će se odrediti na kliničkom pregledu
(ekskohleacija, krioterapija, elektrokauterizacija, lasersko uklanjanje
bradavica, primjena podofilina, podofilotoksina, imikvimoda,
5-fluorouracila, trikloroctene kiseline).
Dva mjeseca nakon provedene
terapije potrebno je učiniti klinički i peniskopski pregled (dijagram
2). Ako je nalaz negativan, dalje slijediti postupnik negativnog nalaza
peniskopije u asimptomatskog muškarca (dijagram 1, 2). Ako je nalaz
nespecifičan, dalje je potrebno slijediti postupnik za nespecifičan
nalaz peniskopije kod asimptomatskih muškaraca (dijagram 1, 2). Kad je
klinički pregled pozitivan i peniskopski nalaz pozitivan, potrebno je
dalje slijediti postupnik za pozitivan peniskopski nalaz u
asimptomatskih muškaraca (dijagram 1, 2).
DALJNJA LITERATURA:
Rasprava
Sredinom sedamdesetih godina dokazano je da je 50–80% cervikalnih intraepitelnih neoplazija, karcinoma in situ i invazivnih karcinoma cerviksa uzrokovano HPV-om. Danas se zna da je HPV visokog rizika prisutan u više od 99% invazivnih karcinoma vrata maternice. Prije se smatralo da su kondilomi i CIN I isključivo povezani s HPV-om niskog rizika, dok su CIN-ovi većeg stupnja kao i karcinomi uzrokovani HPV-om visokog rizika. Međutim nove studije govore u prilog tomu da se i HPV visokog rizika mogu naći u kondilomima. Opisani su i sporadični slučajevi pojave HPV-a niskog rizika u invazivnim karcinomima.
Za penis je karakteristično da unatoč prisutnosti virusa visokog onkogenog rizika, promjene koje mogu nastati obično su samo kondilomi. Učestalost PIN-a u muških spolnih partnera žena s HPV-om kreće se između 20–40%. Kokelj i suradnici smatraju da tako niska incidencija kliničkih i supkliničkih genitalnih HPV-infekcija u muškaraca kojih partnerice imaju HPV-genitalnu infekciju, nastaje zbog veće rezistencije muških genitala na virus i na onkogene genotipove virusa. Frega i sur. smatraju da mala incidencija PIN-a može biti zbog rezistencije muških genitalija na virus, zbog različitog epitela penisa u usporedbi s onim u cerviksu.
Incidencija karcinoma penisa vrlo je niska i ona u prosjeku iznosi 20 puta manje nego incidencija karcinoma cerviksa. Ne zna se točan rizik od nastanka karcinoma penisa kod muškaraca koji imaju PIN. Chang i sur. našli su da 0,4% muškaraca s kondilomima ima karcinom in situ. Obrezivanje u mlađoj životnoj dobi povezano je sa smanjenim rizikom od nastanka HPV-infekcije penisa, čak i u onih muškaraca koji su imali više spolnih partnera, dok se incidencija kod muškaraca koji su obrezani u starijoj životnoj dobi ne razlikuje znatno od incidencije u neobrezanih muškaraca.
Postotak HPV-pozitivnih nalaza metodom HPV-detekcije kod asimptomatskih muškaraca kreće se od 40 do 88% i 41–90% u muškaraca sa šiljastim kondilomima. Ne može se dobro objasniti zašto HPV nije pozitivan u svim slučajevima šiljastih kondiloma. Jedna od pretpostavki je da je možda HPV i pozitivan, ali nije uspio biti otkriven pojedinom metodom detekcije jer one detektiraju samo određeni broj virusa, a možda je ispitivani kondilom izazvan nekim od HPV-a koji nije obuhvaćen ispitivanim spektrom. Na pozitivitet nalaza uvelike utječe i metoda detekcije HPV-a. Najveći postotci dobiveni su PCR--metodama, a najmanji kada su se upotrebljavale citološke tehnike.
Do sada ne postoji ujednačen stav prema liječenju supkliničkih HPV-infekcija. Brojni autori su protiv terapije supkliničkih HPV-infekcija. Hippeläinen i sur. smatraju da je terapija uglavnom ablativna i nema učinka te da je potrebno liječiti samo kliničke HPV simptomatske i supkliničke HPV-infekcije.41 Unatoč podatcima o kontradiktornosti terapije u muških partnera žena koje imaju HPV-infekcije, smatramo da bi svakako trebalo liječiti svakog muškarca koji ima pozitivan peniskopski nalaz, osobito onda ako on korelira s nalazom HPV-detekcije.
Iz neobjavljenih rezultata (Ljubojević N. i sur.) recidiv CIN-promjena žena koje su liječene istodobno kada i njihovi partneri u 2-godišnjem periodu iznosi ispod 20%. Također smatramo da je potrebno svakom muškarcu s recidivirajućim šiljastim kondilomima koji perzistiraju unatoč odgovarajućoj primjeni terapije, učiniti peniskopiju jer uz klinički vidljive promjene postoje i one supkliničke, koje su značajne u prenošenju virusa na spolnog partnera.
Zaključak
Muškarci kojih partnerice imaju HPV-genitalnu infekciju uglavnom nisu svjesni da imaju supkliničku i/ili latentnu infekciju penisa. Do sada nije poznata ni učestalost regresije ni progresije supkliničkih infekcija u klinički vidljive. Supkliničke i latentne infekcije su češće nego klinički vidljive promjene. Potrebno je bolesnike upozoriti da se HPV-infekcije ne mogu izliječiti te jednom kada se zaraze HPV-om, on uvijek ostaje u stanicama kože i/ili sluznice, ali cilj terapije je dovesti taj virus u latentnu fazu, tako da on onda ne može naškoditi samom bolesniku (autoinfekcija) ili njegovoj partnerici.
Dijagnostička metoda za HPV-detekciju mora biti takva da se njome može dobiti dovoljno uzoraka za interpretaciju te da je bolesnici dobro podnose. Pravodobna dijagnoza i liječenje HPV-infekcije u muškaraca od potencijalne je koristi jer njihova eradikacija može smanjiti rezervoar virusa i na taj način smanjiti učestalost pojave CIN-a, karcinoma in situ i invazivnih karcinoma cerviksa u njihovih partnerica.
Smatramo da će odgovarajuća dijagnostika i liječenje kako kliničkih tako i supkliničkih HPV-infekcija pridonijeti smanjenju uzajamnog prenošenja HPV-a ("ping-pong" učinak), kao i smanjenju HPV-a u muškaraca koji su dokazani "izvor" i/ili "vektor" za prijenos HPV-a.
:: doc.dr. Ljubojević S., dr.med :: Klinika za kožne i spolne bolesti KBC Šalata :: Zagreb :: 26.12.2012
izvorni članak
|
iječ Vjesn 2009;131:269–274
|
| |
Literatura:
1. Shepherd LJ, Bryson SC. Human papillomavirus-lessons from history and
challenges for the future. J Obstet Gynaecol Can 2008;30:1025–33.
2. Moscicki AB. Human papillomavirus infections. Adv Pediatr 1992;39: 257–81.
3. Chesebro MJ, Everett WD, Lorincz A. High-risk human papillomavirus
testing of women with cytological low grade intraepithelial lesions. J
Lower Genital Tract Dis 1997;1:234–9.
4. Ljubojević N, Babić S,
Audy-Jurković S i sur. Improved national Croatian diagnostic and
therapeutic guidelines for premalignant lesions of the uterine cervix
with some cost-benefit aspects. Coll Anthropol 2001; 25(2):467–74.
5. Heley S. Human papillomavirus: beware the infection you can’t see. Aust Fam Physician 2003;32:311–5.
|
:: važne pravne informacije ::
HDGO portal pruža stručne informacije o brojnim temama i
događanjima u ginekologiji, opstetriciji i humanoj reprodukciji. Svrha
navedenih informacija nije davanje medicinskih savjeta ili uputa o
uporabi pojedinih proizvoda niti promocija pojedinih proizvoda kao
takvih. Niti jedan posjetitelj web portala ne smije koristiti
informacije sadržane na ovom portalu za dijagnosticiranje ili liječenje
zdravstvenog problema ili bolesti bez savjetovanja sa stručnim
medicinskim osobljem jer su informacije objavljene na portalu predviđene
kao dodatak, a ne kao zamjena za stručnost, vještinu, znanje, iskustvo
i procjenu specijaliste za ginekologiju i opstetriciju koji se brine o
bolesnici, odnosno trudnici.
HDGO je poduzeo i ubuduće će poduzimati odgovarajuće napore
kako bi informacije sadržane na ovom web portalu bile točne i precizne,
ali istovremeno ne daje nikakva jamstva glede njihove potpunosti.
Shodno tome, takve informacije ne mogu služiti kao predložak za sudsko
medicinska vještačenja. Takve informacije HDGO priopćuje svojim
članovima na redovitim okupljanjima i putem stručnih smjernica odobrenih
od strane nadležnih tijela.
Stručne smjernice HDGO donose se prema strogim stručnim pravilima i
specifičnim uvjetima ginekološke i opstetričke struke u RH, te se nakon
odobrenja od strane nadležnih tijela objavljuju s posebnom napomenom.