Taksonomija i nomenklatura
Mikoplazme taksonomski pripadaju u razred Mollicutes koji obuhvaća pet porodica s više od 200 vrsta. Od ukupno 17 vrsta koliko ih je otkriveno kod čovjeka, za 8 je vrsta primarno mjesto kolonizacije urogenitalni sustav (tablica 1).
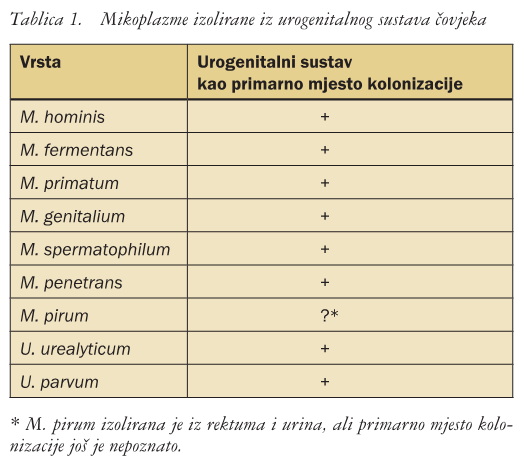
U rodu Mycoplasma dokazani patogeni za urogenitalni sustav čovjeka jesu M. hominis i M. genitalium. U novije vrijeme M. fermentans navodi se kao mogući uzročnik kroničnog artritisa i oportunističkih infekcija kod bolesnika s infekcijom virusom humane imunodeficijencije (HIV, prema engl. human immunodeficiency virus), a M. penetrans povezuje se s HIV-infekcijom i Kaposijevim sarkomom.
U rodu Ureaplasma razlikuju se dvije vrste, U. urealyticum i U. parvum. Razlika u patogenosti i kliničkom značenju između ove dvije vrste ureaplazmi tek se istražuje.
Građa i metabolizam mikoplazma
Mikoplazme su po veličini stanice i genoma najmanji mikroorganizmi sposobni za samostalno umnožavanje. Za razliku od ostalih bakterija nemaju staničnu stijenku već troslojnu membranu koja sadržava sterol. Zbog nedostatka stanične stijenke imaju pleomorfni oblik i rezistentne su na betalaktamske antimikrobne lijekove. Oblik im može varirati od kokoidnog promjera 0,2 do 0,3 µm kao kod Ureaplasma spp. i M. hominis, do štapićastog dužine 1 do 2 µm i širine 0,1 do 0,2 µm kao kod M. penetrans.
Mikoplazme imaju izrazito malen genom, a najmanji je genom M. genitalium (oko 580 kbp). Zbog toga imaju ograničene biosintetske sposobnosti, osjetljive su na uvjete u okolini, a za rast zahtijevaju obogaćene hranjive podloge.
Mikoplazme su većinom fakultativni anaerobi. Rastu sporo s generacijskim vremenom od 1 sat kod Ureaplasma spp. do 16 sati kod M. genitalium. Mikoplazme mogu stvarati energiju razgradnjom glukoze i aminokiselina (npr. arginina), a Ureaplasma spp. ima sposobnost razgradnje uree .
S obzirom na to da nemaju staničnu stijenku, glavne antigenske determinante mikoplazma jesu membranski glikolipidi i proteini. Ovi antigeni pokazuju križnu reaktivnost s antigenima ljudskih tkiva i drugih bakterija.
DALJNJA LITERATURA:
Činitelji patogenosti
Osnovni je preduvjet za patogenost mikoplazma njihova adherencija na stanicu domaćina s pomoću membranskih adhezivnih proteina ili lipoproteina. Među adhezinima urogenitalnih mikoplazma najbolje je istražen adhezin MgPa kod M. genitalium. Mikoplazme mogu adherirati na površinu epitelnih stanica, spermatozoida, eritrocita i makrofaga.
Kod nekih mikoplazma (npr. kod M. genitalium) pronađen je jedinstveni način pokretljivosti klizanjem (prema engl. gliding). Ovaj način pokretljivosti ne može se tumačiti do sada poznatim mehanizmima bakterijske pokretljivosti kao što je to pokretljivost s pomoću flagela. Pokretljivost klizanjem temelji se na stvaranju membranskog izdanka na jednom polu stanice kojim se mikoplazme vežu za čvrstu površinu i po njoj klize.
Mikoplazme putem receptora sličnog Tollu (TLR) aktiviraju makrofage i monocite uzrokujući sekreciju proupalnih citokina kao što su TNF-alfa, interleukini i interferon gama. Citokini potiču sintezu i oslobađanje prostaglandina, što dovodi do stvaranja proteaza i drugih aktivnih tvari koje mogu utjecati na ishod trudnoće. Osim toga postoje dokazi da mikoplazme koje metaboliziraju arginin kao što je M. hominis posjeduju membranski aktivne tvari koje imaju hemolitičko djelovanje.
Kod Ureaplasma spp. važnost za nastanak infekcije ima MBA-antigen (prema engl. multiple-band antigen) za koji se pretpostavlja da potiče upalnu reakciju kod domaćina. In vitro je ovaj antigen podložan čestim varijacijama, što bi mogao biti jedan od mehanizama na koji ovaj mikroorganizam izbjegava obranu domaćina.
Nakon adhezije mikoplazme mogu oštetiti stanicu domaći na na nekoliko načina:
• direktnom citotoksičnošću stvaranjem vodikova peroksida ili superoksidnih radikala,
• citolizom koja nastaje zbog kemotaksije mononukleara ili reakcije antigen-protutijelo i
• iskorištavaju metabolizam stanice domaćina i njezine hranjive tvari.
Ureaplasma spp. posjeduje i specifičnu A1-proteazu koja razgrađuje imunoglobuline na Fab i Fc-fragmente. Njezina sposobnost razgradnje uree smatra se mehanizmom u nastanku kamenaca u mokraćnom sustavu. Zbog uske priljubljenosti uz stanicu domaćina moguća je međusobna izmjena antigena. Tako mikoplazme mogu izbjeći imunosni odgovor domaćina, ali i izazvati autoimunosne reakcije.
Kliničko značenje
Kolonizacija
Činjenica da mikoplazme u urogenitalnom sustavu čovjeka mogu biti prisutne kao kolonizacija razlog je da njihovo kliničko značenje kod bolesnika katkad nije lako protumačiti.
Kolonizacija urogenitalnim mikoplazmama može biti prisutna već u novorođenačkoj dobi. Ona je najčešće posljedica kontakta koji nastaje tijekom porođaja prolaskom novorođenčeta kroz inficirani porođajni kanal. Zbog toga je kolonizacija rjeđa kod novorođenčadi rođene carskim rezom. Učestalost kolonizacije kod novorođenčadi ovisi o stopi kolonizacije trudnica u nekoj populaciji. U trudnoći na kolonizaciju utječu imunosne i hormonske promjene.
Kolonizacija obično nestaje nakon druge godine života, a ako perzistira, onda je to češće kod djevojčica. Za razliku od Ureaplasma spp. i M. hominis, prijenos M. genitalium s majke na dijete nastaje rijetko unatoč činjenici da je prisutnost ove mikoplazme detektirana u endometriju, cerviksu i vagini.
U odrasloj dobi kolonizacija nastaje spolnim kontaktom. Kolonizacija Mycoplasmom hominis prisutna je u otprilike 15% spolno aktivnih muškaraca i žena, a Ureaplasmom spp. kod njih 45-75%. Stopa kolonizacije ovisi i o dobi, rasnoj pripadnosti, socijalno-ekonomskom položaju, kontracepciji te promjenama u menopauzi i trudnoći. Stopa kolonizacije Mycoplasmom genitalium kod žena varira od 0,7%-9%.
Infekcije uzrokovane urogenitalnim mikoplazmama
Smatra se da M. hominis uzrokuje oko 5% svih pijelonefritisa, a kao predisponirajući čimbenici obično su prisutni opstrukcija ili zahvat na mokraćnom sustavu. M. hominis kod žena može uzrokovati upalnu bolest male zdjelice te postabortalna i postpartalna febrilna stanja kada u rijetkim slučajevima može doći do diseminacije u mozak i zglobove. M. hominis prisutna je kod 75% žena s bakterijskom vaginozom. Inače rezistentna na metronidazol, ona nestaje primjenom ovog antimikrobnog lijeka djelotvornog u liječenju bakterijske vaginoze. Objašnjenje se možda nalazi u tome da ostale bakterije stvaraju povoljne uvjete za M. hominis, a kad zbog antimikrobnog liječenja nestanu, nestaje i M. hominis. Zbog toga je još nejasno je li kod bakterijske vaginoze M. hominis uopće stvarni patogen ili joj je za iskazivanje patogenosti potrebna prisutnost ostalih bakterija. Povezanost ostalih mikoplazma s bakterijskom vaginozom još se istražuje. Točna uloga M. hominis u nastanku neplodnosti još je nepoznata.
Kod novorođenčadi M. hominis može uzrokovati sepsu i češće negoli Ureaplasma spp. meningitis na koji treba posumnjati kada je istodobno prisutna neka anatomska nepravilnost (npr. spina bifida) te kad rezultati uobičajenih bakterioloških bojenja i kultura ostanu negativni. Rijetko može uzrokovati pneumoniju kod novorođenčadi.
M. hominis kod odraslih može uzrokovati infekcije izvan urogenitalnog sustava u obliku sepse, infekcije zglobova, središnjega živčanog sustava, respiratornog sustava i infekcije rana. Supurativni je artritis, osim kod žena u postpartalnom razdoblju, opisan i kod bolesnika s hipogamaglobulinemijom. Katkad je istodobno prisutna i Ureaplasma spp. Infekcije rana mogu se javiti u obliku medijastinitisa nakon kirurških zahvata na srcu i plućima, osobito transplantacije. Većina ekstragenitalnih infekcija nastaje kod imunosuprimiranih bolesnika. Pneumonije su opisane i kod imunokompetentnih bolesnika, ali uz prisutne predisponirajuće čimbenike kao što su trauma, promijenjena plućna funkcija itd..
Ureaplasma spp. kod muškaraca uzrokuje negonokokni uretritis i prostatitis koji mogu imati i kronični tijek.
Nastanak kroničnog oblika bolesti može se objasniti činjenicom da ureaplazme imaju sposobnost stvaranja biofilma. Ureaplasma spp. sudjeluje u nastanku mokraćnih kamenaca jer stvara enzim ureazu. Rijetki je uzročnik upalne bolesti male zdjelice i tu je obično prisutna istodobno s drugim patogenima. Značenje Ureaplasma spp. u nastanku neplodnosti nije pouzdano dokazano iako se povezuje sa smanjenom pokretljivošću spermija.
Ureaplasma spp. može uzrokovati komplikacije u trudnoći u obliku korioamnionitisa, ponovljenih spontanih pobačaja te niske porođajne težine novorođenčeta. O samom učinku antimikrobnog liječenja trudnica koloniziranih Ureaplasma spp. na navedene posljedice nema novijih istraživanja.
Ureaplasma spp. češće negoli M. hominis kod novorođen-čadi može uzrokovati pneumoniju, a povezuje se i s nastankom kronične plućne bolesti (bronhopulmonalne displazije). Kod novorođenčadi je mogući uzročnik sepse i meningoencefalitisa. Značenje urogenitalnih mikoplazma u nastanku novorođenačkog konjunktivitisa još nije potpuno poznato.
Mikoplazme bez sumnje mogu izazvati upalni odgovor i tako sudjelovati u slijedu zbivanja koja dovode do prijevremenog porođaja i ostalih već navedenih komplikacija u trudnoći. Dvojbe još postoje jer se u većini istraživanja o utjecaju mikoplazma na ishod trudnoće zanemaruje bakterijska vaginoza u kojoj sudjeluje velik broj bakterija te se ne razdvaja njihov utjecaj od samoga neovisnog utjecaja mikoplazma.
Zajedno s M. hominis, Ureaplasma spp. mogući je uzročnik septičkog artritisa i osteomijelitisa kod bolesnika s hipogamaglobulinemijom koji može perzistirati mjesecima unatoč antimikrobnom i protuupalnom liječenju. Kod imunokompetentnih osoba moguć je nastanak reaktivnog artritisa koji nastaje nakon infekcije urogenitalnog sustava kao posljedica imunosne reakcije sinovijalnih mononuklearnih stanica na antigene mikoplazma, a može biti popraćen uretritisom i konjunktivitisom (Reiterov sindrom).
M. genitalium otkrivena je 1980. godine kod muškaraca s negonokoknim uretritisom. Zbog izrazito zahtjevne i dugotrajne kultivacije ove mikoplazme podaci o njezinoj kliničkoj relevantnosti pojavili su se tek 10 godina kasnije primjenom molekularnih metoda, odnosno lančane reakcije polimerazom (PCR, prema engl. polymerase chain reaction). M. genitalium je kod muškaraca važan uzročnik akutnog i perzistentnoga negonokoknog uretritisa.
U novije vrijeme povezuje se i s drugim bolestima muškog i ženskog urogenitalnog sustava. Kod žena se smatra mogućim uzročnikom cervicitisa, upalne bolesti male zdjelice i neplodnosti, a kod muškaraca mogućim uzročnikom epididimitisa i prostatitisa. Povezuje se i s nastankom reaktivnog artritisa te konjunktivitisa. Za sada nije utvrđena povezanost ove urogenitalne mikoplazme s bakterijskom vaginozom, kao ni njezin utjecaj na tijek i ishod trudnoće. Neka istraživanja pokazuju da perzistentna infekcija Mycoplasmom genitalium zbog njezina intracelularnog preživljavanja u epitelnim stanicama sluznice rezultira upalom koja povećava rizik od prijenosa i nastanka HIV-infekcije
Ureaplasmy urealyticum
Mikrobiološka dijagnostika urogenitalnih mikoplazma
Adekvatni klinički uzorci za mikrobiološku dijagnostiku mikoplazma iz urogenitalnog sustava jesu obrisak endocerviksa kod žena te obrisak uretre i eksprimat prostate kod muškaraca. Uzorak treba odmah nakon uzimanja staviti u transportni medij, čuvati na 4 oC i transportirati u laboratorij što je prije moguće. Ako transport nije moguć u roku od 48 sati, uzorke treba smrznuti na -70 oC.
Za dokazivanje mikoplazma u kliničkim uzorcima rabe se molekularne metode i izolacija na krutim i tekućim obogaćenim hranjivim podlogama.
Na krutoj hranjivoj podlozi za porast M. hominis potrebno je oko 7 dana. Stvara kolonije karakteristična izgleda poput “jaja pečenog na oko” s centralnom granularnom zonom u kojoj mikoplazme rastu duboko u agar te prozirnom perifernom zonom gdje postoji samo površinski rast. Kolonije su 200 do 300 µm u promjeru i vidljive samo pod povećalom ili malim povećanjem mikroskopa. Ureaplasma spp. na krutoj hranjivoj podlozi za 1 do 2 dana stvara manje kolonije, promjera od 15 do 60 µm, zbog čega su ureaplazme u početku nazivali T-sojevima (prema engl. tiny – sićušan).
Unatoč malom broju studija kvantitativne izolacije, uobičajeno je da se broj prisutnih mikoplazma od 104 CCU/mL (prema engl. color-changing units) u kliničkim uzorcima smatra značajnim. Međutim u nekim istraživanjima utvrđeno je da i manji broj mikoplazma od navedenoga može biti klinički značajan kod bolesnica s uretralnim sindromom i cervicitisom, odnosno kod bolesnika s kroničnim prostatitisom kod kojih su isključeni ostali mogući uzročnici.
Danas se u mikrobiološkoj dijagnostici mikoplazma sve više rabe molekularne metode. Različite vrste mikoplazma s pomoću ovih metoda mogu se otkriti i u samo jednoj reakciji (multiplex PCR). Za M. genitalium molekularne su metode glavni način dijagnostike. Većina amplifikacijskih metoda za M. genitalium detektira sekvencu unutar gena za adhezin MgPa. Rabe se i sekvence unutar gena koji kodira rRNK, ali je zbog sličnosti između M. genitalium i M. pneumoniae specifičnost i osjetljivost ovih početnica i proba upitna.
U budućnosti će osobitu važnost imati real-time PCR jer će kvantitativnim rezultatima M. genitalium DNK moći dati odgovor na pitanja koja još treba istražiti kao što su djelotvornost liječenja i kliničko značenje broja DNK-kopija u kliničkom uzorku. Iako još nije dovoljno istraženo koja je vrsta kliničkog uzorka optimalna za detekciju M. genitalium, čini se da kod muškaraca najveću osjetljivost pokazuju uzorci urina, a kod žena će osjetljivost biti veća ako se uzme više uzoraka. Budući da još ne postoje validirani i odobreni komercijalni molekularni testovi za detekciju M. genitalium, nužno je da laboratoriji prije rutinske upotrebe svojih in-house metoda naprave evaluaciju i validaciju ovih metoda, da provode unutarnje kontrole te sudjeluju u vanjskim kontrolama kvalitete.
Za dokazivanje i ispitivanje osjetljivosti urogenitalnih mikoplazma na antimikrobne lijekove do sada su se uglavnom rabili komercijalni kitovi (Mycoplasma Duo, Bio Rad S.A., Francuska). Ispitivanje osjetljivosti urogenitalnih mikoplazma nedavno je standardizirano te se za ispitivanje osjetljivosti preporučuju metode dilucije u agaru ili bujonu kojima se određuju minimalne inhibitorne koncentracije (MIK).
DALJNJA LITERATURA:
Liječenje
S obzirom na to da je M. hominis prirođeno rezistentna na makrolide, u liječenju infekcija uzrokovanih ovom mikoplazmom mogu se rabiti tetraciklini (npr. doksiciklin). U slučaju rezistencije, kao i tijekom trudnoće može se primijeniti klindamicin. Kod Ureaplasma spp. i M. hominis opisan je gen tetM odgovoran za rezistenciju na tetraciklin. Prema istraživanju provedenom 2004. godine u Hrvatskoj je rezistencija na tetraciklin bila prisutna kod oko 10% izolata M. hominis te kod manje od 1% izolata Ureaplasma spp. U istom istraživanju Ureaplasma spp. i M. hominis pokazale su dobru osjetljivost na doksiciklin kod 97,5%, odnosno 96,8% izolata.
Tetraciklini se mogu rabiti i za liječenje infekcija uzrokovanih Ureaplasmom spp. Kod rezistencije na tetraciklin mogu se rabiti makrolidi (osobito klaritromicin) ili kinoloni. Klaritromicin je u usporedbi s ostalim makrolidima djelotvorniji na Ureaplasma spp., a uz to bolje od ostalih makrolida prolazi kroz placentu. Međutim prema klasifikaciji lijekova Američke agencije za hranu i lijekove azitromicin nosi kategoriju B i smatra se lijekom sigurnim za primjenu u trudnoći, dok klaritromicin nosi kategoriju C.
Liječenje mikoplazma za vrijeme trudnoće na čiji tijek mikoplazme mogu utjecati još je kontroverzno. Ostaje neriješeno pitanje treba li liječenje započeti čim se detektira njihova prisutnost u genitalnom sustavu ili treba liječiti bakterijsku vaginozu antimikrobnim lijekovima koji će istodobno djelovati i na mikoplazme.
U liječenju infekcija novorođenčadi uzrokovanih mikoplazmama najčešće se rabe makrolidi, osobito eritromicin. Eritromicin estolat koji se kao jedini dostupni pripravak rabi u Hrvatskoj kao nuspojavu ima hepatotoksičnost. U slučaju M. hominis rabi se i klindamicin. Za liječenje infekcija uzrokovanih Mycoplasmom genitalium preporučuje se azitromicin, a u slučaju perzistentnih infekcija moksifloksacin.
:: Doc. dr. sc. Ivana Mareković, dr. med.:: KBC Zagreb ::Klinički zavod za kliničku i molekularnu mikrobiologiju Medicinskog fakulteta u Zagrebu :: 10 000 Zagreb, Kišpatićeva 12 :: e-mail: imarekov@kbc-zagreb.hr
izvorni članak
|
MEDICUS
|
| |
Literatura:
1. Mycoplasma and Ureaplasma. U: Murray PR, Rosenthal KS, Pfaller MA, ur. Medical Microbiology, 6th ed. Philadelphia: Mosby Elsevier 2009: 421-5.
2. BROOKS GF, CARROLL KC. Mycoplasmas & cell wall-defective bacteria. U: Brooks GF, Carroll KC, Butel JS. Morsa SA, Mietzner TA, ur. Jawetz, Melnick & Adelberg’s Medical Microbiology, 25th ed. New York: McGraw-Hill Companies, Inc 2010:313-7.
3. WAITES KB, KATZ B, SCHELONKA RL. Mycoplasmas and Ureaplasmas as neonatal pathogens. Clin Microbiol Rev 2005;18(4):757-89.
4. TAYLOR-ROBINSON D, LAMONT RF. Mycoplasmas in pregnancy. BJO 2011;118:164-74.
5. JIAN-RU W, BEI W, HAO C, JUI-SHUI X, XI-PING H. Mycoplasmas in the urine of HIV-1 infected men. Epidemiol Infect 2011;27:1-6.
|
:: važne pravne informacije ::
HDGO portal pruža stručne informacije o brojnim temama i događanjima u ginekologiji, opstetriciji i humanoj reprodukciji. Svrha navedenih informacija nije davanje medicinskih savjeta ili uputa o uporabi pojedinih proizvoda niti promocija pojedinih proizvoda kao takvih. Niti jedan posjetitelj web portala ne smije koristiti informacije sadržane na ovom portalu za dijagnosticiranje ili liječenje zdravstvenog problema ili bolesti bez savjetovanja sa stručnim medicinskim osobljem jer su informacije objavljene na portalu predviđene kao dodatak, a ne kao zamjena za stručnost, vještinu, znanje, iskustvo i procjenu specijaliste za ginekologiju i opstetriciju koji se brine o bolesnici, odnosno trudnici.
HDGO je poduzeo i ubuduće će poduzimati odgovarajuće napore kako bi informacije sadržane na ovom web portalu bile točne i precizne, ali istovremeno ne daje nikakva jamstva glede njihove potpunosti. Shodno tome, takve informacije ne mogu služiti kao predložak za sudsko medicinska vještačenja. Takve informacije HDGO priopćuje svojim članovima na redovitim okupljanjima i putem stručnih smjernica odobrenih od strane nadležnih tijela.
Stručne smjernice HDGO donose se prema strogim stručnim pravilima i specifičnim uvjetima ginekološke i opstetričke struke u RH, te se nakon odobrenja od strane nadležnih tijela objavljuju s posebnom napomenom.
Save