Uvod
Prije samo nekoliko desetljeća Rh imunizacija je bila nepoznata bolest s visokim perinatalnim mortalitetom i morbiditetom. Danas se može reći da je u kratkom vremenskom razdoblju protumačena patofiziologija bolesti, a u kliničku praksu uvedena profilaksa, dijagnostika i terapija.
Iako se do unatrag desetak godina činilo da je dosegnut optimum u zbrinjavanju bolesti u međuvremenu su se dogodile vrlo važne promjene i poboljšanja koja se prvenstveno odnose na dijagnostiku, a donekle i na terapiju bolesti.
Cilj ovoga rada je prikazati optimalan dijagnostički i terapijski pristup Rh imunizaciji s naglaskom na spomenute promjene. Što se tiče profilakse Rh imunizacije čitatelj se upućuje na sveobuhvatne smjernice koje su lako dostupne na mrežnim stranicama.
DALJNJA LITERATURA:
Patofiziologija Rh imunizacije
Imunizacija (aloimunizacija, senzibilizacija) je imunološki odgovor majke na susret s eritrocitnim antigenima ploda koje je naslijedio od oca. Najčešći uzročnici Rh senzibilizacije su tzv. regularni Rhesus (Rh) eritrocitni antigeni skupine D, C/c, i E/e. Uz navedene, postoji preko 50 nepravilnih tzv. iregularnih antigena koji mogu izazvati blaži oblik imunizacije. Od spomenutih, samo dva regularna antigena RhD i RhC, te iregularni Kell antigen mogu uzrokovati fetalnu anemiju koja zahtijeva liječenje u trudnoći.
Prelazak fetalnih eritrocita u majčin krvotok je normalno događanje koje se pojačava tijekom trudnoće. Tako se 0,01 ml fetalne krvi može naći kod 3% trudnica u prvom trimjesečju, kod 12% trudnica u drugom trimjesečju i kod 46% trudnica u trećem.
Imunološki odgovor majke može potaknuti samo dovoljno velika količina fetalnih eritrocita, a rizik od imunizacije proporcionalan je jačini fetomaternalnog krvarenja. Najčešći uzročnici Rh imunizacije su vidljiva i nevidljiva fetomaternalna krvarenja nepoznatog uzroka, pobačaji, prenatalni invazivni zahvati, normalni i operativno dovršeni porođaj, abrupcija posteljice, placenta previja, a osobito placenta akreta, ektopična trudnoća, transfuzija Rh inkopatibilne krvi itd.
Proces imunizacije odvija se u dvije etape. Pri prvom susretu s kritičnom količinom fetalnog RhD antigena majčin imunološki sustav posredstvom B limfocitnog klona stvara antitijela iz klase imunoglobulina M (IgM) i priprema se za stvaranje antitijela iz klase
imunoglobulina G (IgG). Ponovni susret fetalnog RhD antigena s memorijskim B limfocitima uzrokuje drugačiji imunološki odgovor majke: ubrzano i pojačano stvaranje IgG antitijela i proliferaciju plazma stanica.
IgM antitijela ili kompletna antitijela su kratkotrajna, a zbog velike molekularne mase ne prelaze placentnu barijeru, niti izazivaju bolest. IgG antitijela ili inkompletna antitijela zbog male molekularne mase lako prelaze placentnu barijeru, razaraju RhD pozitivne fetalne eritrocite i uzrokuju hemolitičku bolest fetusa i novorođenčeta.
Težina bolesti je različita: od posve lakih oblika koji se uoče tek nakon porođaja pa do najtežih formi kao što su fetalni hidrops i intrauterina smrt.
Dijagnostika Rh imunizacije
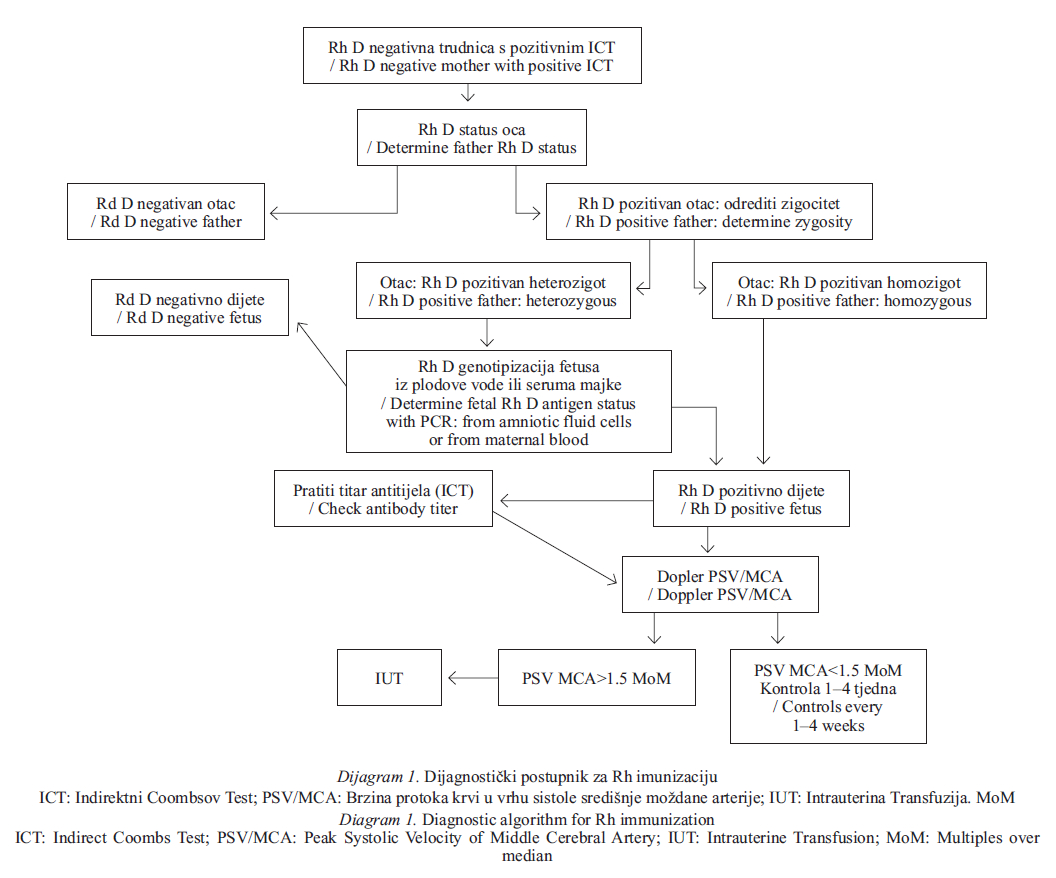
Dijagnostički postupak podrazumijeva dijagnozu same bolesti i procjenu težine fetalne anemije. Dijagnoza Rh imunizacije se postavlja određivanjem titra anti-D antitijela, očeva RhD statusa, a ponekad i RhD status fetusa. Za procijenu težine fetalne anemije koristi se titar antiD antitijela, amniocenteza i dopler.
Određivanje titra anti-D antitijelaVrijednost titra se određuje različitim testovima, a izražava se kao najveći stupanj razrjeđenja s pozitivnom aglutinacijskom reakcijom. Za određivanje nazočnosti i koncetracije IgG antitijela u kliničkoj praksi najčešće se koristi humani indirektni antiglobulinski test (IAT), poznat i kao Indirektni Coombsov test (ICT).
Slani i albuminski test su manje pouzdani i koriste se sporadično. Prvim se određuju nazočnost i koncetracija IgM antitijela, a drugim nazočnost i koncetracija IgM i IgG antitijela. Granični ili kritički titar IAT za tešku fetalnu anemiju razlikuje se i ovisno o laboratoriju može varirati od 1:8 do 1:32. U Hrvatskoj se kao granični titar za primoimunizaciju uglavnom rabi vrijednost od 1:32, a rjeđe 1:16.
Prema Američkom udruženju ginekologa i opstetričara (ACOG) kritična vrijednost ICT za primoimunizaciju je ≥1:32.6 U Velikoj Britaniji titar anti-D antitijela izražava se u IJ/ml, a dijagnostička vrijednost ista je kao kod IAT. Vrijednosti anti-D manje od 4IJ ukazuju na minimalni rizik za fetalnu anemiju, a od 4 do 15 IJ na umjereni rizik.
Vrijednost od 15 IJ, koja inače odgovara IAT od 1:32, indicira invazivne dijagnostičke postupke zbog sumnje na težu fetalnu anemiju. Kod primoimunizacije se preporuča određivanje IAT jedan put mjesečno do 24 ili 28 tjedna, a poslije toga u dvotjednim intervalima.
Pravilo da pozitivan IAT ukazuje na Rh imunizaciju, a porast titra na pogoršanje fetalne anemije uglavnom vrijedi za primoimunizaciju. Kod trudnica koje su ranije imale teške oblike Rh imunizaciju procjena fetalne anemije na osnovu titra i dinamike antirijela nije pouzdana.
Treba misliti i na mogućnost da prethodno imunizirane trudnice s RhD negativnim fetusom u aktualnoj trudnoći mogu imati porast titra anti-D antitijela čak i iznad kritičnih vrijednosti. Nadalje, mogući su paradoksni i srećom rijetki primjeri lakših oblika fetalne anemije s enormno visokim vijednostima ICT od nekoliko stotina pa i preko tisuću. S druge strane, postoje suprotni primjeri teških oblika fetalne anemije uz granične vrijednosti IAT.
Kliničar treba voditi računa o takvim mogućnostima jer je očigledno da antigeni potencijal RhD antigena i imunološki odgovor majke nije uniforman i do kraja razjašnjen, a rasprave o njima nadilaze svrhu ovog članka. S obzirom da laboratoriji u Hrvatskoj nisu standarizirani nalaze titra antitijela iz različitih laboratorija treba kritički interpretirati. Tako npr. istovjetni nalazi IAT od npr.1:32 iz dva različita laboratorija ne moraju imati isto dijagnostičko značenje. Što se tiče nalaza unutar jednog laboratorija oni ne bi trebali varirati više od jednog razrjeđenja. U praktičnom smislu to znači da npr. porast titra antitijela od 1:16 na 1:32 ne mora ujedno značiti i stvaran porast titra.
Određivanje očevog i fetalnog RhD statusaKod određivanja očeva RhD statusa treba provjeriti podatak o očinstvu. Ukoliko je taj podatak pouzdan i ako je otac RhD negativan, dalje kontrole nisu potrebne jer će dijete biti RhD negativno. Ako je otac RhD pozitivan treba odrediti očev zigocitet jer postoji 50% vjerojatnost da je otac RhD pozitivni homozigot odnosno 50% RhD pozitivni heterozigot.
Očev zigocitet tradicionalno se određuje serološkom metodom, a u novije vrijeme metodom lančane reakcije polimerazom (PCR metodom). Kod izračuna vjerojatnosti očeva zigociteta serološkom metodom transfuziolog koristi gotove empirijske tablice, podatke o očevim RhC/c i E/e antigenima, Rh statusu njegove prethodno rođene dijece i podatak o rasnoj pripadnosti oca. Serološkom metodom se postavlja dijagnoza očeva RhD fenotipa, a točnost ove metode u određivanju RhD statusa oca doseže do 97%.
PCR metodom se dijagnosticira očev RhD genotip, a točnost u određivanju očeva zigociteta na ovaj način je praktički 100%. Ako je otac RhD pozitivni homozigot potreban je daljnji nadzor jer će dijete biti RhD pozitivno. U slučaju da je otac RhD pozitivni heterozigot treba odrediti RhD status fetusa jer postoje 50% šansi da je fetus Rh negativan. Unatrag nekoliko godina u Hrvatskoj se dijagnoza postavlja PCR analizom fetalne DNA iz plodove vode dobivene amniocentezom.
Ukoliko se ne postavi pravovremena dijagnoza RhD negativnog fetusa posljedice su suvišni dijagnostički postupci i kontrole te nepotrebne frustracije za trudnicu. Unatrag nekoliko godina u zapadnim zemljama koristi se neinvazivna metoda određivanja fetalnog RhD statusa izravno iz majčine plazme. Metoda se temelji se na izolaciji, umnažanju i analizi fetalne izvanstanične (cell-free) DNA "real-time" PCR metodom.
Na ovaj način moguće je odrediti fetalni RhD genotip već od prvog tromjesečja, a točnost metode iznosi 100%. U Hrvatskoj se odnedavno radi opisana dijagnostička metoda, a preliminarni rezultati upućuju na njeno skoro uvođenje u rutinsku kliničku praksu. Osim neinvazivnog određivanja fetalnog RhD genotipa ova metoda bi omogućila i ciljanu profilaksu Rh imunizacije.
AmniocentezaDijagnostički princip se temelji na spoznaji da jačina fetalne anemije izravno kolerira s razinom bilirubina u plodovoj vodi koji nastaje iz hemoliziranih fetalnih eritrocita.
Koncetracija bilirubina u plodovoj vodi određuje se spektrofotometrijskom metodom na valnoj duljini od 450nm. Dobivena vrijednost uspoređuje se s koncetracijom bilirubina u normalnim trudnoćama, a izražava se kao Δ OD 450 bilirubina. Težina fetalne anemije se procjenjuje unosom Δ OD 450 bilirubina u dijagram. U tu svrhu najčešće se koristio Lileyev dijagram koji inače ima ograničenu pouzdanost u predviđanju fetalne anemije prije 27 tjedna. Quennan i suradnici predložili su alternativni dijagram s definiranim vrijednostima bilirubina između 14. i 40. tjedna.
Sve do prije desetak godina amniocenteza je bila glavna metoda kojom se procjenjivala težine fetalne anemije. Glavni nedostatak amniocenteze je invazivnost pa se danas u većini centara u svijetu za procijenu težine fetalne anemije koristi dopler. Obično je potrebno serijsko testiranje, a rizik gubitka trudnoće se kreće oko 1%.
Osim toga, u 2–17% slučajeva zabilježena su fetomaternalna krvarenja koja mogu uzrokovati pogoršanje bolesti. Invazivnost amniocenteze i vjerojatnost ponavljanja zahvata je osobito neprihvatljiva ako se sagledava u kontekstu mogućih intrauterinih transfuzija tijekom trudnoće. Danas se amniocenteza uglavnom koristi za prenatalnu RhD genotipizaciju fetusa.
KordocentezaDanas se kordocenteza isključivo koristi za intrauterinu transfuziju. Prije se sporadično koristila u slučajevima kada se na temelju nalaza Δ OD 450 bilirubina, titra i dinamike antitijela nije moglo sa sigurnošću procijeniti težina fetalne anemije. Vjerojatnost ponavljanja i rizik od gubitka trudnoće koji se kreće od 1 do 2% nikako ne opravdava takvu primjenu.
UltrazvukUltrazvuk omogućuje intrauterinu transfuziju, procjenu težine fetusa i trajanje gestacije ali je posve nepouzdan u određivanju težine fetalne anemije. Mjerenje promjera umbilikalne vene, debljine posteljice i obujma slezene nikad nisu zaživjela u kliničkoj praksi zbog izrazite nepraktičnosti, niske osjetljivosti, specifičnosti i reproducibilnosti. S terapijskog aspekta ultrazvučni nalazi hidropsa i anasarke spadaju u zakašnjelu dijagnostiku.
DoplerMari i sur. su u multicentričnoj studiji dokazali da se fetalna anemija može dijagnosticirati mjerenjem brzine protoka krvi u vrhu sistole središnje moždane arterije fetusa (PSV/MCA od engl. peak systolic velocity / middle cerebral artery). Dijagnostički pristup se temelji na spoznaji da se kod fetalne anemije povećava brzina protoka krvi zbog smanjenog viskoziteta krvi, vazodilatacije moždanih krvnih žila i povećanja srčanog udarnog volumena. Autori su dokazali da vrijednost hemoglobina izravno kolerira s PSV/MCA te da se točnost mjerenja povećava s težinom fetalne anemije.
Vrijednosti PSV koje prelaze 1,5 MoM (engl. Multiples over median – MoM) za datu gestacijsku dob uz 100% osjetljivost i 12% lažno pozitivnih nalaza ukazuju na srednje tešku i tešku anemiju, drugim riječima, na anemiju koja iziskuje liječenje. U prospektivnoj multicentričnoj studiji ista grupa je našla da je za srednje tešku i tešku fetalnu anemiju osjetljivost metode bila 88%, a specifičnost 87%. Autori ističu da bi se doplerskom tehnikom moglo izbjeći 70% nepotrebnih invazivnih zahvata u dijagnostici fetalne anemije.
U longitudinalnoj studiji koja je uspoređivala zdrave fetuse i fetuse s rizikom za anemiju pokazalo se da je najveće tjedno povećanje PSV/MCA bilo kod fetusa koji su razvili srednje teški do teški oblik anemije za razliku od zdravih fetusa ili fetusa s blažom anemijom. Dokazano je da se ovom metodom mogu nadzirati rizični fetusi i pouzdano indicirati intrauterinu transfuziju.
Pouzdanost doplerske tehnike u procijeni težine fetalne anemije ovisi o predloženim referentnim vrijednosti za PSV/MCA, a ovisno o autoru osjetljivost metode može varirati od 7% do 100%. Bartha i sur. nalaze da su najprediktivnije od Mari-a i sur. te ih predlaže kao standard u kliničkoj praksi.2
Pouzdanost metode izravno ovisi o teoretskom i praktičkom poznavanju tehnike pregleda. Za mjerenje brzine protoka krvi odabrana je MCA budući da se lako prikazuje te zbog činjenice da su moždane arterije najosjetljivije na hipoksiju. Glavicu treba prikazati u poprečnom presjeku uz povećanje slike tako da zauzme 50% ekrana. MCA se lakše pronađe ako se prikaže sfenoidna kost, a potom Willisov krug pomoć u doplera u boji. Da bi se postavio unutar lumena žile veličina "prozora" (eng. sample volume) treba biti od 1–2 mm. Arteriju treba prikazati cijelom dužinom, a lakše se mjeri u arteriji koja je bliže sondi. Kako brzine opadaju prema periferiji žile treba mjeriti što bliže izlazištu iz unutarnje karotidne arterije, najbolje na udaljenosti 1–2 mm (Slika 1).
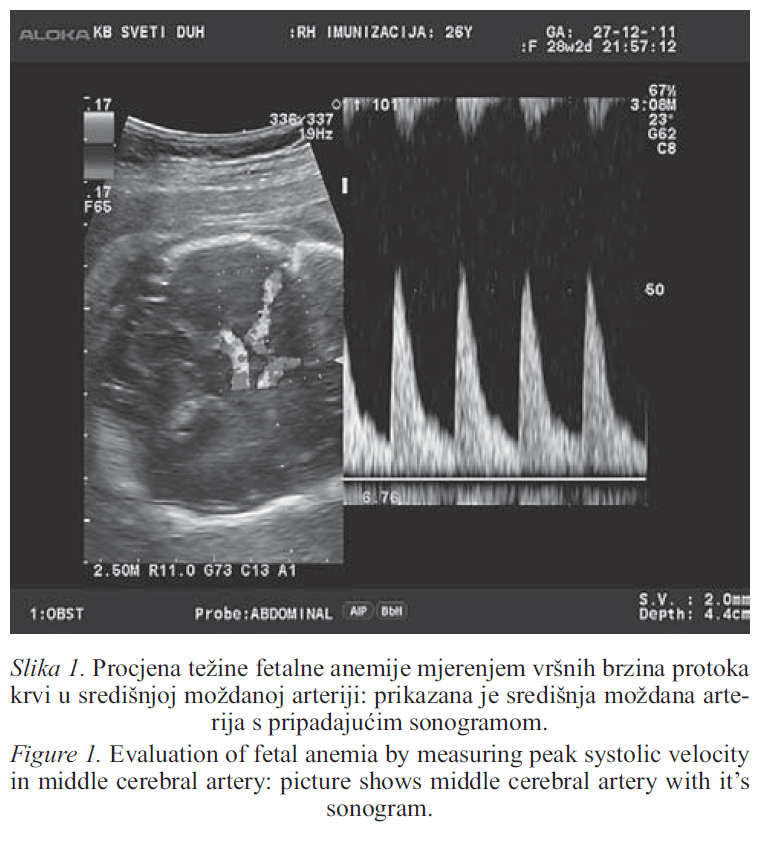
Rezultati mjerenja mogu biti nepouzdani ukoliko se "prozor" postavi distalnije u uži lumen MCA, a isto tako zbog mjerenja u nekom od terminalnih ogranaka MCA ili kolateralnim lentikulostriatnim arterijama. Od presudne je važnosti da tijekom pregleda fetus bude u potpunom mirovanju i apneji budući da je za vrijeme pune fetalne aktivnosti PSV/ MCA značajno viši.
Vrijednosti PSV izravno ovise o kutu između ultrazvučnog vala i smjera krvi, a sam kut se može podešavati adekvatnim nagibom sonde ili izravnom korekcijom na aparatu. Točnost mjerenja je veća što je kut bliži 00, a ne bi trebao biti veći od 600.
Slaba korelaciju indeksa otpora (RI) i indeksa pulzatilnosti (PI) s fetalnom anemijom objašnjava se njihovom neovisnošću o kutu mjerenja. Treba učiniti najmanje 3 mjerenja s 15 do 30 sličnih ciklusa u sonogramu. Kaliper se postavlja na vrh doplerskog vala, a u obzir se uzima najveća izmjerena vrijednost PSV koja se izražava u cm/sec. S mjerenjem se može započeti između 16. i 18. tjedna, a vremenski interval između pojedinih mjerenja kreće se od 1 do 4 tjedna.
Nakon 35. tjedna mjerenja nisu pouzdana zbog lažno pozitivnih nalaza koje, između ostalog, uzrokuju i učestale fetalne respiracije. Ovaj "nedostatak" se može zanemariti budući da plodove sa srednje teškom i teškom fetalnom anemijom u toj gestacijskoj dobi treba porađati, a ne liječiti.
Na stranicama www.perinatology.com dostupan je kalkulator koji omogućuje da se izmjerena vrijednost PSV za datu gestacijsku dob izravno preračuna u MoM.
Kroz proteklo razdoblje od nešto više od jednog desetljeća doplerska tehnika je postala metoda izbora za evaluaciju fetalne anemije. Dvije studije su uspoređivale serijske amniocenteze i dopler u predikciji fetalne anemije.
Bullock i sur. u komparativnoj studiji od 38 trudnica rizičnih za fetalnu anemiju nalaze podjednaku senzitivnost i specifičnost za obje metode (MCA/PSA osjetljivost 64%, specifičnost 81%), omjer šansi za pozitivan test 3,4 i omjer šansi za negativan test 0,5; za Δ OD 450 bilirubina osjetljivost 53%, specifičnost 71%, omjer šansi za pozitivan test 1,9 i omjer šansi za negativan test 0,7.40
U drugoj, prospektivnoj multicentričnoj studiji uspoređivan je PSV/MCA i Δ OD 450 bilirubina iz plodove vode kod 164 trudnice s aloimunizacijom i titrom antitijela ≥1:64.41 Kod svake trudnice je istovremeno učinjen PSV/MCA i amniocenteza.
Kordocenteza je učinjena kod svih plodova čiji su nalazi ukazivali na tešku anemiju: PSV >1,5 MoM odnosno Δ OD 450 bilirubina u gornjem polju zone II Lileyeva dijagrama ili zone IV po Queenanu.
Usporedba PSV/MCA i nalaza OD 450 bilirubina prema Liley-u pokazala je da je PSV/MCA osjetljivija metoda za otkrivanje teške fetalne anemije (88% naspram 76%), a specifičnost podjednaka (82% naspram 77%).
Ukoliko se doplerski nalazi uspoređuju s Queenanovom metodom osjetljivost i specifičnost obiju metoda bila je podjednaka (88% naspram 81% ; 82% naspram 81%).
Zbog invazivnosti amniocenteze obje grupe istraživača zaključuju da je doplerska metoda izbora u dijagnostici fetalne anemije. Pretlove i sur. su u metodološki vrlo rigorozno učinjenom sistematskom pregledu i meta analizi istraživali dijagnostički potencijal doplera.
Autori su našli da je PSV/MCA prema omjeru šansi za dijagnozu fetalne anemije odnosno omjeru šansi za isključenje fetalne anemije 0,28 daleko od idealnog dijagnostičkog testa i stoga ga označuju ga kao "blago točan" (eng. "weakly accurate"). Autori upozoravaju da bi za klinički optimalno pouzdan dijagnostički test omjer šansi za pozitivan nalaz trebao biti veći od 10, a za negativan manji od 0,1. Stoga predlažu veliku multicentričnu randomiziranu studiju koja bi uspoređivala amniocentezu i PSV/MCA odnosno kombinaciju tih dvaju testova radi povećanja dijagnostičke točnosti u predikciji fetalne anemije. Istovremeno zbog invazivnosti amniocenteze upozoravaju na etičku upitnost takve studije i stoga daju prednost doplerskoj tehnici.
Divakaran i sur. u sistematskom pregledu sugeriraju doplersku tehniku kao metodu izbora i nalaze nalaze da je za tu metodu omjer šansi za pozitivan test bio 8.45, a za negativan 0,02. Moise naglašava prednosti doplerske tehnike u dijagnostici fetalne anemije i sugerira da je došlo vrijeme da se "igla stavi na stranu". U recentnom sistematskom pregledu isti autori naglašavaju da je doplerska tehnika »zlatni standard« u dijagnostici fetalne anemije te sukladno tome predlažu preinake i osuvremenjivanje
("update") postupnika za aloimunizaciju koje izdaje američko udruženje opstetričara i ginekologa.
Smatramo da amniocentezu treba raditi u slučajevima kada su doplerska mjerenja nepouzdana ili tijekom uvođenja doplerske tehnike u dijagnostički postupnik pojedinog Centra. Kod fetalnih anemija koje nije trebalo liječiti IUT amniocenteza se može raditi između 35. i 37/38. tjedna trudnoće radi točne procijene težine fetalne anemije, provjere plućne zrelosti i planiranja porođaja.
Hemolytic Disease of the Newborn
Terapija Rh imunizacije
Srednje teški i teški oblici Rh imunizacije se danas isključivo liječe intrauterinom transfuzijom (IUT). Svrha zahvata je izbjegavanje ekstremnog prematuriteta, a radi se najdalje do 35. tjedna. Ekstremno teški oblici iziskuju liječenje prije 20. tjedna, a u tu skupinu se ubrajaju trudnice koje su u prethodnoj trudnoći imale fetalnu smrt u ranom drugom trimestru i/ili iznimno visoki titar antitijela. Za liječenje u obzir dolazi intraperitonealna transfuzija, plazmafereza i davanje imunoglobulina.
Svrha ove terapije je preživljavanje fetusa nakon 20. tjedna trudnoće nakon čega je tehnički moguće učiniti intravaskularnu IUT. Istovremeno treba imati na umu da je rizik od gubitka ploda 10 puta veći ukoliko se kordocenteza radi prije 22. tjedna.
Krv koja se daje fetusu treba biti "0" RhD negativna s hematokritom 75–85%, svježa, ozračena i negativnim markerima na najvažnije zarazne bolesti. Visoki hematokrit omogućuje željeni terapijski efekt s malim volumenom krvi.
Odabir mjesta punkcije treba pažljivo isplanirati, a prvenstveno ovisi o smještaju posteljice i ploda. Idealno je ako se može izbjeći posteljica i punktirati insercija pupkovine uz posteljicu. Kao alternativa ostaje punkcija slobodne pupkovine (eng. free loop) ili intraabdominalnog odsječka pupkovine. Odabir igle ovisi o gestacijskoj dobi i konstituciji trudnice, a najčešće se koriste promjeri od 18 do 22 G. Prema procjeni operatera fetus se može privremeno paralizirati davanjem pankuronija 0,3mg/kg ili vekuronija u dozi od 0,1 mg/kg ultrazvučno procijenjene težine.
Navedene neuromuksularne blokatore smo koristili sporadično u tehnički zahtijevnim situacijama. Iskustva su dobra, a nisu zabilježene komplikacije. Treba punktirati venu jer se za razliku od arterije zbog šireg promjera lakše punktira i omogućuje bržu IUT. Punkcija arterije i nedostatak fetalne paralize povećava rizik od bradikardije, dugotrajne ekstravazacije s mjesta punkcije, vazospazma i stvaranja hematoma.
Turbulencija krvi koja se vidi za vrijeme transfuzije pouzdano govori da je vrh igle unutar lumena krvne žile. Zbog bojazni od bradikardije i asistolije IUT se prije davala izrazito sporo, brzinom l do 3 ml/min. Iskustvo je pokazalo da se može bez opasnosti davati brzinom od 10mL/min, a prema našem iskustvu nekad čak i brže.
Prije transfudiranja krvi obavezno treba uzeti prvi uzorak za određivanje fetalne crvene krvne slike, a isto treba ponoviti na kraju zahvata. Količina krvi koju treba dati ovisi o početnom hematokritu, gestacijskoj dobi i hematokritu donorske krvi.
Tijekom trudnoće srednja vrijednost fetalnog hemoglobina linerano raste od 100g/L u 16 tjednu do 150g/L u terminu, uz SD od 12 g/L. Vrijednosti hemoglobina ispod 2–4 SD ukazuju na umjerenu, a ispod 4 SD na tešku fetalnu anemiju.
Cilj IUT je postići hematokrit od 40–50%. U praksi se koristi više formula za određivanje količine krvi za IUT. Jednostava i često citirana formula: tjedni trudnoće – 20 x 10 vrijedi samo za intraperitonealnu transfuziju. Za intravaskularnu IUT predloženo je više formula različite praktičnosti.
Prema jednoj od jednostavnijih potrebna količina krvi za povećanje fetalnog hematokrita od 10% izračuna se na način da se procijenjena fetalna težina pomnoži sa 0.02. Ova formula vrijedi ako je hematokrit donorske krvi približno 75%. Odmah po završetku IUT treba izmjeriti PSV/MCA jer se povećanjem hematokrita brzine protoka krvi odmah snižavaju.
Nakon jedne, a pogotovo nakon višekratnih IUT povećava se viskozitet fetalne krvi zbog visokog hematokrita donorske krvi i osobina adultnih eritrocita koji imaju manju čvrstoću, pojačanu agregaciju i smanjeni afinitet hemoglobina za kisik.
Zbog promijenjene fetalne hemodinamike određivanje intervala za sljedeću transfuziju pomoću doplera nije pouzdano i stoga je predmet rasprava. Detti i sur. za drugu IUT predlažu granična vrijednost PSV/MCA od 1,32 MoM.
Autori koji su se bavili tom problematikom zbog malog uzorka trudnica nisu mogli predložiti pouzdane doplerske kriterije za određivanje intervala između pojedinih IUT. Stoga su predložili prospektivnu multicentričnu studiju koja je upravo u tijeku (Australian New Zealand Clinical Trials, registry ACTRN 12608000643370).
Neki eksperti predlažu da interval između pojedinih IUT treba planirati na kalkulaciji dnevnog pada hemoglobina od 4 g/L za prvi interval, 3 g/L za drugi interval i 2 g/L za treći interval. U kliničkoj praksi često se interval između pojedinih IUT planira na
izračunu o dnevnom padu fetalnog hematokrita za 1% odnosno fetalnog hemoglobina za 3 g/L.
Neki centri empirijski drugu IUT rade 10 dana nakon prve, treću IUT 2 tjedna nakon druge a svaku sljedeću u intervalima od 3 tjedna. Liječenje fetalnog hidropsa iziskuje poseban oprez jer transfuzija standardnih doza krvi može uzrokovati intrauterinu smrt zbog akutne hiperviskoznosti i prekomjernog volumnog opterećenje. Ovu opasnost treba izbjeći davanjem manjih količina krvi u kraćim vremenskim razmacima.
Nakon prve IUT hematokrit ne bi smio biti veći od 30%, a sljedeća IUT se ponavlja u rasponu od dva dana do jednog tjedna. Kod hidropičnih fetusa nakon prve IUT dnevni pad hematokrita je skoro dvostruko brži (1,88%) u odnosu na nehidropične fetuse (1,08%).
Nedavno je izvješćeno da se oralnim davanjem Phenobarbitala tijekom deset dana nakon učinjene zadnje IUT može smanjiti broj eksangvinotransfuzija nakon porođaja. Prema autorima Phenobarbital povećava konjugaciju i eliminaciju bilirubina u jetri novorođenčeta.
DALJNJA LITERATURA:
Dugotrajno praćenje dijece koja su liječena intrauterinim transfuzijama
Nekoliko istraživanja manjih skupina dijece koja su liječena s IUT i koja su praćena u starosti od 6 mjeseci do 6 godina ukazala su na uredan neuromotorni razvoj.
Interesantno je da nije nađena razlika kod djece koja su imala fetalni hidrops. U našem istraživanju manje skupine djece starosti od 5 do 9 godina nismo uočili bitnija odstupanja u neurološkom razvoju i imunološkim pretragama u odnosu na njihove zdrave vršnjake.
Van Klink i suradnici u sistematskom pregledu upozoravaju da bi za definitivne zaključke trebalo učiniti multicentričnu studiju s dugotrajnim praćenjem, dovoljno velikim uzrokom i uniformnim kriterijima za procijenu neuromotornog razvoja.
U velikoj, nacionalnoj kohortnoj studiji u kojoj je istraživano 291 dijete u razdoblju od dvije do 17 god (medijan 8,2 god.) nađen je uredan neuromotorni razvoj kod 94% djece. Cerebralna paraliza je nađena kod šestero djece (2,1%), teški poremećaj neuromotornog razvoja kod devetero djece (3,1%), a obostrana gluhoću kod troje djece (1%). Autori nalaze podjednaku učestalost cerebralne paralize (2,3%) i teškog poremećaja neuromotornog razvoja (0,2–0,7%) u općoj populaciji i zaključuju da je liječenje s IUT pokazalo odličan ishod glede zdravlja dijeteta.
Kao rizične faktore za neuromotorno oštećenje navode se fetalni hidrops, broj intrauterinih transfuzija te težinu bolesti nakon rođenja. Multivarijantna regresijska analiza svih preoperativnih rizičnih fakora pokazala je da je teški fetalni hidrops bio neovisan faktor za neuromotorno oštećenje uz omjer šansi 11,2 (1,7–92,7, interval pouzdanosti 95%).
 Zaključak
Zaključak
Unatrag desetak godina u dijagnostici Rh imunizacije dogodile su se važne promjene i poboljšanja. One se prvenstveno odnose na procjenu težine fetalne anemije doplerskom tehnikom te određivanjem fetalnog RhD statusa iz plodove vode ili izravno iz majčine krvi.
Ovakav pristup omogućuje minimalno invazivnu ili posve neinvazivnu dijagnostiku bolesti. Sukladno tome predložili smo dijagnostički postupnik za Rh imunizaciju (dijagram 1). Temeljna svrha dijagnostike je probir slučajeva koji iziskuju liječenje in utero. Za sada je intrauterina transfuzija jedina opcija, a trebala bi se obavljati isključivo u centrima s dostatnim iskustvom.
Rezultati dugotrajnog praćenja neuromotornog razvoja dijece koja su liječena s IUT opravdavaju ovakav pristup.
:: Doc. dr. sc. Berivoj Mišković :: Klinika za ginekologiju i porodništvo Kliničke bolnice "Sveti Duh" :: Sveti Duh 64 :: 10000 Zagreb ::
izvorni članak
|
Gynaecol Perinatol 2012;21(4):146–153
|
| |
Literatura:
1. Mari G, Deter RL, Carpenter RL et al. Noninvasive diagnosis by
Doppler ultrasonography of fetal anemia due to maternal red-cell
alloimmunization. Collaborative Group for Doppler Assessment of the
Blood Velocity in Anemic Fetuses. N Engl J Med 2000;342:9–14.
2.
Moise KJ Jr, Argoti P. Management and prevention of red cell
alloimmunization in pregnancy: a systematic review. Obstet Gynecol 2012:
120(5): 132–9.
3. The use of anti-D immunoglobulin for Rhesus D
prophylaxis. Royal College of Obstetricians and Gynaecologists – Medical
Specialty Society Guideline 2011.
4. Management of
alloimmunization during pregnancy.American College of Obstetricians and
Gynecologists – Medical Specialty Society Guideline 2006 (reaffirmed
2010).
5. Bowman JM. Treatment options for the fetus with alloimmune hemolytic disease. Transfus Med Rev 1990;4:191–207.
|
:: važne pravne informacije ::
HDGO portal pruža stručne informacije o brojnim temama i
događanjima u ginekologiji, opstetriciji i humanoj reprodukciji. Svrha
navedenih informacija nije davanje medicinskih savjeta ili uputa o
uporabi pojedinih proizvoda niti promocija pojedinih proizvoda kao
takvih. Niti jedan posjetitelj web portala ne smije koristiti
informacije sadržane na ovom portalu za dijagnosticiranje ili liječenje
zdravstvenog problema ili bolesti bez savjetovanja sa stručnim
medicinskim osobljem jer su informacije objavljene na portalu predviđene
kao dodatak, a ne kao zamjena za stručnost, vještinu, znanje, iskustvo
i procjenu specijaliste za ginekologiju i opstetriciju koji se brine o
bolesnici, odnosno trudnici.
HDGO je poduzeo i ubuduće će poduzimati odgovarajuće napore
kako bi informacije sadržane na ovom web portalu bile točne i precizne,
ali istovremeno ne daje nikakva jamstva glede njihove potpunosti.
Shodno tome, takve informacije ne mogu služiti kao predložak za sudsko
medicinska vještačenja. Takve informacije HDGO priopćuje svojim
članovima na redovitim okupljanjima i putem stručnih smjernica odobrenih
od strane nadležnih tijela.
Stručne smjernice HDGO donose se prema strogim stručnim pravilima i
specifičnim uvjetima ginekološke i opstetričke struke u RH, te se nakon
odobrenja od strane nadležnih tijela objavljuju s posebnom napomenom.